Заболевания сердца всегда сопровождаются повышенной тревожностью больного за собственное здоровье. Ведь этот орган – главный мотор в человеческом организме, от которого зависит жизнь и общее самочувствие. Одним из распространенных на сегодняшний день диагнозов, устанавливаемых докторами, является аритмия сердца. Развивается недуг вследствие органического поражения сердечной мышцы, проявляется нестабильной работой, нарушением силы и частоты сердечных ударов. Для этой патологии характерно неравномерное сокращение миокарда и любые расстройства ритма сердцебиения.
Что может вызвать недуг?
Сбои работы сердца и сосудов происходят по многим причинам. Провоцировать начало болезни могут сопутствующие патологии других органов и систем, внешние факторы, неправильный образ жизни. Выделяют три вида причин, вызывающих развитие аритмии:
- Экстракардиальный фактор. Сюда входят эмоциональные и физические перегрузки, влияние медикаментозных препаратов, злоупотребление вредными привычками. Гиперфункция щитовидной железы, различные поражения центральной нервной системы. Обезвоживание, расстройства функций вегетативной нервной системы, травмы, генетическая предрасположенность, укусы насекомых.
Аритмия сердца - это нарушение сердечного ритма при инфаркте миокарда, пороках сердца, нарушении функции вегетативной нервной системы
- Кардиальные причины. К ним относят сердечную недостаточность, ишемическую болезнь сердца, гипертензию. Пороки сердца различной этиологии, инфекционный и неинфекционный миокардит, анестезия при хирургических вмешательствах и диагностических мероприятиях на сердце, возрастные дегенеративные процессы в мышце важного органа.
- Идеопатические факторы. Развитие заболевания происходит без установленной причины.
Нельзя игнорировать опасные сигналы организма. При первых признаках сбоев в работе сердечно-сосудистой системы обратитесь к доктору, который поможет выяснить причину развития недуга, подберет адекватную терапию.
Разновидность аритмий
По характеру клинические проявления сбоев работы сердца подразделяют на постоянные и преходящие. Проявляется недуг в острой и хронической формах. Все аритмии, объединенные в общую классификацию по международным стандартам, незначительно различаются симптоматикой. Некоторые виды заболевания опасны для жизни, несут смертельную угрозу. По общепринятой классификации болезнь разделяют на такие разновидности:
- Экстрасистолы. При этом виде заболевания нет определенной очередности сокращений, и начинаются они из желудочков или предсердий. Тогда как в нормальном состоянии они происходят из синусного узла. Часто заболевание проходит без видимых признаков и жалоб у большинства людей. Характерными признаками болезни считают преждевременные сокращения сердца, сопровождающиеся повышенной тревожностью, замиранием либо сильным толчком сердца, нехваткой воздуха. К симптомам необходимо относиться с большой серьезностью, дабы не допустить кислородного голодания мозга и развития стенокардии.
Если сердце в состоянии покоя начинает биться с большой скоростью, да ещё и в неправильном ритме, значит можно заподозрить мерцательную аритмию
- Мерцательная аритмия или предсердная фибрилляция. Часто развивается вследствие ишемической болезни миокарда. Причиной начала патологии могут также стать болезни щитовидной железы. Для этого вида недуга характерны следующие симптомы: нарушения интенсивности, ритмических сокращений миокарда, состояние обморока, нехватка воздуха, одышка, повышенная тревожность, страх, болевые ощущения в груди. Часто мерцательные приступы проходят самостоятельно без медикаментозной терапии. При длительных пароксизмах, длящихся неделями, необходимо обратиться к доктору.
- Желудочковая тахикардия. Характеризуется ускорением ритма сокращений миокарда, берущих начало из желудочков. Такая тахикардия ведет к неполному кровенаполнению органа, что приводит к снижению объема выталкиваемой крови. Заболевание проходит в тяжелой форме. Бывает в нестойкой и стойкой форме, при которой возможна внезапная остановка кровотока.
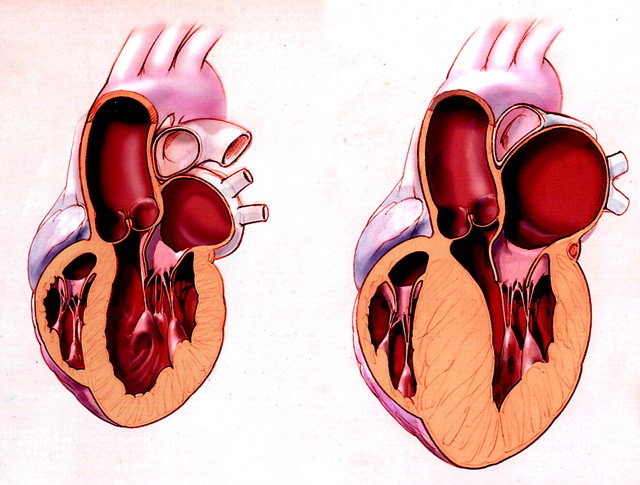
Мерцательная аритмия чаще всего может возникнуть при тяжелых сердечных заболеваниях и значительно реже при функциональных нарушениях
- Патологии характерны скоординированные сокращения сердца, но через неравные промежутки времени. Опасности развития осложнений не несет, но может быть сопутствующим симптомом патологий и сердечной недостаточности. Развивается вследствие злоупотребления алкоголем и никотином. Может быть последствием некоторых физиологических состояний (переедание, чрезмерные физические нагрузки, реакция на интимную близость).
- Блокада миокарда. Характеризуется полной остановкой или замедлением проходимости импульсов в сердечно-сосудистой системе. Развитию недуга ведут сопутствующие патологии сердца. Выраженными симптомами блокады сердца считают судороги, периодическое пропадание пульса, состояние подавленности, снижение работоспособности.
- Желудочковая фибрилляция. Характерны непрерывные, разлаженные импульсные потоки, идущие из желудочков и вызывающие фибрилляцию. Это ведет к неправильному сокращению желудочков, способствуя нарушению перекачивания крови по телу. Это состояние крайне опасно для жизни и требует немедленных реанимационных мероприятий. Характерным симптомом трепетания желудочков является частота сокращений в 300 ударов в минуту. Миокард в таком случае не выполняет полноценно своих функций, вследствие чего прекращается кровообращение. Наступает клиническая смерть, зрачки не реагируют на свет, пульс и дыхание пропадают, кожа становится синюшной.

Мерцательную аритмию можно заподозрить у больного с тиреотоксикозом, если у него усиливается одышка, появляется бледность кожных покровов, склонность к потере сознания
- Трепетание предсердий. Характерный симптом – частота сокращений миокарда 400 ударов в минуту, сильная пульсация вен на шее. Проявляется учащенным ритмом миокарда, гипотензией, головокружением, обморочным состоянием.
- Дисфункция синусового узла.Характеризуется нарушением ритма, возникающего из-за прекращения или дисфункций автоматизма в синусовом узле предсердий. Провоцируется недуг другими опасными патологиями сердца. Часто такая аритмия проходит бессимптомно. Иногда проявляется ухудшением памяти, судорогами, обмороками.
Опасность хирургического вмешательства под действием наркоза
Все эти факторы становятся еще опасней, если предстоит оперативное лечение. Ведь использование наркоза при аритмиях крайне нежелательно. Анестезия при патологиях миокарда, сопровождается риском развития осложнений. Его определяют с помощью специальных индексов, учитывающих влияние факторов опасности. Сумма баллов, получающаяся при сложении оценок, соответствующих каждому из пунктов риска, определяет риск развития после оперативных осложнений.
Решение по применению общего наркоза или полной анестезии принимает анестезиолог после тщательного изучения истории болезни и данных исследований пациента
В случае невысоких показателей, оперативное лечение проводят в полной мере, а вид наркоза подбирают в соответствии с обширностью операции. При синусной аритмии сердца хирургические манипуляции под наркозом возможны после полного обследования и остаточного вердикта анестезиолога. В каждом отдельном случае доктор подбирает анестезию индивидуально. Осложнения от использования местного наркоза при сердечных патологиях появляются с частотой, как и у здоровых пациентов.
При среднем факторе риска выбирают менее травматичный метод оперативного вмешательства, но дающий полный лечебный эффект. Аритмия и общий наркоз в некоторых случаях совместимы. Доктор выбирает его вид от тяжести патологии, по жизненно важным показаниям. В других случаях возможна местная региональная анестезия.
Как предотвратить последствия?
Качественные средства для общей и местной анестезии выводятся из организма на протяжении суток, прекращая свое влияние на миокард. Повлиять на работу главного мотора организма могут осложнения, появляющиеся в процессе оперативного вмешательства. Подобное состояние диагностируется в период пребывания больного в стационаре. Поэтому адекватное лечение пациент получает вовремя.
Экстрасистолия – это наиболее распространенное нарушение сердечного ритма (разновидность аритмии), которое характеризуется преждевременными внеочередными (ранее, чем ожидалось) сокращениями сердечной мышцы (экстрасистолами). Возникновение экстрасистол связывают с появлением новых очагов возбуждения в сердечной мышце, которые располагаются в нетипичном месте (в любом другом месте, кроме синоатриального узла). В этих очагах возникают внеочередные импульсы, которые распространяются по сердечной мышце и вызывают преждевременные сокращения сердца в фазе его расслабления (фаза диастолы).
Различают следующие виды экстрасистолии:
- Предсердная экстрасистолия – это преждевременное возбуждение и сокращение сердечной мышцы предсердий. Как правило, у таких больных отсутствуют какие-либо другие сердечно-сосудистые патологии, на фоне которых могло появиться данное нарушение ритма. Довольно часто предсердная экстрасистолия встречается у людей, которые злоупотребляют кофе, табаком, подвергаются психоэмоциональному напряжению и переутомлению. Из всех разновидностей экстрасистол частота встречаемости предсердной экстрасистолии составляет 25% случаев.
- Предсердно-желудочковая (атриовентрикулярная) экстрасистолия – это разновидность нарушения сердечного ритма, при котором патологический импульс берет свое начало в атриовентрикулярном узле (между предсердиями и желудочками). Данный вид экстрасистолии встречается всего в 2 – 3% случаев.
- Желудочковая экстрасистолия – это преждевременное возбуждение (сокращение) сердца, которое возникает под влиянием импульсов, исходящих из различных участков проводящей системы желудочков (разветвления пучка Гиса и волокна Пуркинье). Данное состояние может встречаться в любом возрасте и при отсутствии или наличии поражения сердечно-сосудистой системы. Частота регистрации желудочковой экстрасистолии составляет около 60 – 62%.
Иногда предсердные и предсердно-желудочковые экстрасистолы объединяют под названием наджелудочковые экстрасистолы из-за сходного клинического значения.
Единичные экстрасистолы могут быть выявлены и у здоровых людей (в том числе и у спортсменов). А в возрасте старше 50 лет экстрасистолия встречается у 70% людей. Их возникновение провоцируется эмоциональной перегрузкой (стрессом), курением , приемом алкогольных или энергетических напитков. При отсутствии каких-либо нарушений со стороны сердечно-сосудистой системы экстрасистолия имеет благоприятное течение и не приводит к развитию осложнений.
Анатомия и физиология сердца
Сердце представляет собой мышечный орган в виде конуса (вершина конуса направлена вниз и влево), который располагается в центре грудной клетки и обеспечивает движение крови по кровеносным сосудам.
Основными функциями сердца являются:
- автоматизм – способность сердца вырабатывать импульсы, вызывающие возбуждение без воздействия внешних стимулов
- проводимость – способность сердца проводить импульсы от места их возникновения (в норме от синоатриального узла) до мышц предсердий и желудочков
- возбудимость – способность сердца возбуждаться под влиянием вырабатываемых импульсов
- сократимость – способность сердца сокращаться под влиянием импульсов и обеспечивать функцию насоса
- рефрактерность – невозможность возбужденных клеток сердца снова активизироваться при возникновении дополнительных импульсов.
Стенками сердца являются:
- эндокард – тонкий слой клеток, выстилающий полости предсердий и желудочков изнутри
- миокард – толстый мышечный слой, состоящий из кардиомиоцитов (особые клетки, встречающиеся только в сердечной мышце), которые способны сокращаться и расслабляться под влиянием импульсов
- перикард (околосердечная сумка) – тонкий наружный слой, который отделяет сердце от других органов, расположенных в грудной клетке.
Сердце состоит из четырех полостей (камер), которые отделены друг от друга перегородками и клапанами. Все камеры сердца сокращаются (систола) и расслабляются (диастола) в определенной последовательности, обеспечивая, тем самым, постоянную циркуляцию крови в организме.
Камерами сердца являются:
- предсердия (правое и левое) – занимают верхнюю часть сердца и перекачивают кровь в желудочки
- желудочки (правый и левый) – занимают нижнюю часть сердца и получают кровь из предсердий, перекачивая ее затем в артерии.
Проводящая система сердца представляет собой совокупность атипичных кардиомиоцитов, которые образуют узлы (синоатриальный и атриовентрикулярный), пучки (пучки Бахмана, Венкебаха и Тореля, пучок Гиса) и волокна (волокна Пуркинье). Проводящая система сердца генерирует (запускает) волну возбуждения, обеспечивая быстрое проведение импульсов к сократительному миокарду (мышца сердца, способная сокращаться), а также сокращение предсердий и желудочков в определенной последовательности.
В норме проводящая система сердца начинается с синоатриального узла (узел Киса-Флека, синусовый узел), который является главным водителем ритма (пейсмекер), запускающим волну возбуждения. Этот узел располагается в верхней части правого предсердия. От синоатриального узла отходят пучки Бахмана, Венкебаха и Тореля, по которым передается волна возбуждения. Пучок Бахмана располагается поперечно, что обеспечивает проведение возбуждения к миокарду правого и левого предсердий. Пучки Венкебаха и Тореля тянутся к атриовентрикулярному узлу, который располагается в нижней части правого предсердия и прилегает к межпредсердной (между предсердиями) и атриовентрикулярной (между предсердием и желудочком) перегородкам. От атриовентрикулярного узла отходит пучок Гиса, который располагается в межпредсердной перегородке и разветвляется на правую и левую ножки. По ножкам пучка Гиса возбуждение распространяется к миокарду желудочков. В свою очередь, ножки делятся на передние и задние ветви и заканчиваются волокнами Пуркинье, которые пронизывают всю мышцу сердца и проводят импульсы непосредственно к сократительному миокарду. При возникновении каких-либо нарушений в проводящей системе сердца она начинает работать с перебоями, в результате чего возникают сбои сердечного ритма.
Причины экстрасистолии
Экстрасистолия является одним из наиболее распространенных нарушений сердечного ритма, поэтому и причин для развития данного состояния огромное количество. Экстрасистолия может появляться как у молодых и совершенно здоровых людей, так и у людей постарше, имеющих заболевания сердечно-сосудистой системы. Данное нарушение ритма повышает риск развития других патологических состояний сердца, которые могут привести к опасным и необратимым изменениям. Самым грозным осложнением является внезапная смерть. Очень важно своевременно заподозрить у себя экстрасистолию, выявить ее причину и провести курс лечения.
Заболевания миокарда
Другие причины
Дисфункция синоатриального узла – это состояние, при котором синоатриальный узел слишком медленно генерирует сердечные импульсы (с опозданием запускает волну возбуждения к миокарду), которые не соответствуют физиологическим потребностям. В результате возникают нарушения ритма и изменения частоты сердечных сокращений.
Идиопатические причины
В случае, когда причина развития экстрасистолии не выявлена, тогда выставляют диагноз идиопатической экстрасистолии (экстрасистолия неизвестной причины). Такой диагноз выставляют очень редко, так как в большинстве случаев после проведенного опроса и проведения различных обследований удается выявить причину развития экстрасистолии.
Симптомы экстрасистолии
Клинические проявления (симптомы) при экстрасистолии можно обнаружить как самостоятельно, так и при случайном проведении обследования. В случае отсутствия подтвержденных проблем со стороны сердечно-сосудистой системы пациенты, как правило, списывают неприятные ощущения в области сердца на перенесенный стресс или переутомление. Пациенты, уже имеющие какое-либо заболевание сердца (ишемическая болезнь сердца, кардиомиопатии и другие) должны более внимательно относиться к появлению новых симптомов, так как развитие экстрасистолии в данном случае может быть опасным и нести за собой тяжелые осложнения вплоть до внезапного летального исхода.

Симптомы экстрасистолии
| Симптом | Механизм развития | Как проявляется? |
| Нарушения в работе сердца | Такое состояние провоцируется возникновением внеочередных импульсов, расположенных вне синоатриального узла. То есть нарушения в работе сердца вызывается чрезмерным возбуждением всего миокарда или его части. |
Большинство пациентов ощущают внезапные толчки (удары) в области сердца. Некоторые описывают эти нарушения как ощущение замирания (остановки) сердца или ощущение переворачивания (кувыркания) сердца в груди.
Такие симптомы появляются, как правило, после физической нагрузки или стрессовой ситуации. Также возможно их развитие на фоне приема крепкого кофе, алкоголя, энергетических напитков и при курении. |
| Нарушение частоты сердечных сокращений(ритма) сердца |
Изменение ритма сердца возникает из-за нарушения основных функций сердца (автоматизм, возбудимость, проводимость). При наличии заболеваний со стороны сердечно-сосудистой системы может нарушаться образование импульсов и изменяться скорость их проведения.
Также нарушение частоты сердечных сокращений наблюдается при дисбалансе в работе вегетативной нервной системы (отвечает за регуляцию многих физиологических процессов). |
Пациенты ощущают перебои в работе сердца в виде учащенного или усиленного сердцебиения, которое в норме не ощущается. Некоторые определяют эти изменения по пульсу (на запястье). Могут отмечаться длинные паузы, а затем внеочередные сокращения. Такое состояние пациенты замечают чаще всего в положении лежа. |
| Боль в сердце |
Появление боли в сердце при экстрасистолии может свидетельствовать о наличии какого-либо заболевания сердца.
Сердечная боль связана с воздействием определенных веществ на нервные окончания. Также боль может развиваться при растяжении камер сердца, недостатке кислорода. |
Пациенты могут ощущать боль в сердце или боль в области грудной клетки . Такая боль носит ноющий, колющий характер. Болевые ощущения не всегда ограничиваются только областью сердца, а могут отдавать в левую половину тела (рука, плечо). |
| Одышка | Развитие одышки может быть вызвано сердечной недостаточностью. В этом случае сердце перекачивает недостаточный объем крови, в результате чего в легких ухудшается обмен газов. Следствием этого является уменьшение концентрации кислорода в артериальной крови, что рефлекторно вызывает увеличение частоты и глубины дыхания. |
Одышка сопровождается увеличением частоты и глубины дыхательных движений. Проявляется в виде субъективного ощущения нехватки воздуха. Возникает чувство перехватывания дыхания.
Одышка может быть спровоцирована приступом стенокардии или являться следствием физической нагрузки. |
| Потоотделение | Усиленное потоотделение развивается рефлекторно в результате поступления в кровь гормонов стресса (адреналин, норадреналин). Их выделение приводит к сужению кровеносных сосудов и обеспечивает приток крови к мышцам. В результате организм требует больших энергетических затрат и выделяется большее количество пота. | При развитии экстрасистолии пациенты жалуются на резкое ощущение жара и чрезмерное потоотделение. Наиболее обильную потливость можно заметить в области лица, подмышечных впадин и ладоней. |
| Головокружение | Головокружение возникает из-за того, что сердце начинает плохо перекачивать кровь. В результате этого в головной мозг поступает недостаточное количество крови, и он реагирует помутнением сознания. | Головокружение может ощущаться пациентом как нарушение равновесия, ощущение неустойчивости (земля уходит из-под ног). Может казаться, что собственное тело и все предметы вращаются вокруг. Такое состояние длится обычно несколько секунд, а при отсутствии лечения несколько минут. |
|
Обморок
(потеря сознания) |
Основным механизмом развития обморока является уменьшение кровообращения в головном мозге из-за снижения сердечного выброса. В результате этого возникает гипоксия, когда к головному мозгу не поступает достаточное количество кислорода. | Обморок наступает достаточно резко. Такому состоянию может предшествовать головокружение и звон в ушах . Обморок сопровождается появлением тяжести в конечностях, потемнением в глазах. Пациенты помнят, как они медленно сползают, или падают, как бы засыпая при этом. Обморок длится, как правило, несколько минут. |
| Пульсация шейных вен | Пульсация шейных вен связана с застоем венозной крови. Такой застой крови сопровождается расширением вен, набуханием и видимой пульсацией в области шеи в тот момент, когда кровь из правого желудочка возвращается в правое предсердие. | При экстрасистолии вены в области шеи набухают и становятся хорошо видимыми за счет пульсаций (толчкообразные движения стенок сосудов). |
| Усталость | Развитие данного симптома вызвано снижением насосной функции сердца. Это означает то, что сердце неспособно перекачивать достаточный объем крови и в результате возникает гипоперфузия (недостаточное кровоснабжение) всех органов, включая скелетные мышцы (являются частью опорно-двигательного аппарата). | Усталость при экстрасистолии характеризуется чувством слабости , вялости, бессилия. Пациент чувствует упадок сил, который влияет на его работоспособность. Как правило, такое состояние длится недолго. |
| Беспокойство | Беспокойство является субъективным ощущением пациента, которое возникает рефлекторно (неосознанно) и связано с нарушением работы вегетативной нервной системы. | Из-за того, что экстрасистолия проявляется возникновением резкого толчка в области сердца, пациентов сразу же одолевает чувство тревоги и паники. У некоторых больных появляется страх внезапно умереть. |
Диагностика экстрасистолии и причин данного состояния
Экстрасистолия является заболеванием сердечно-сосудистой системы. Диагностикой и лечением таких заболеваний занимается врач-кардиолог . Многие люди списывают появление неприятных ощущений в области сердца на перенесенный стресс, физическую нагрузку, прием большого количества кофе и другие причины. При возникновении каких-либо симптомов, необычных ощущений в области сердца не стоит откладывать визит к врачу. Выявить наличие экстрасистолии возможно самостоятельно, если внимательно относиться к своему здоровью. Но, как правило, пациенты не обращаются за помощью к специалистам, и данное нарушение ритма обнаруживается при случайном обследовании.

Одним из основных моментов в постановке любого диагноза является общение с пациентом. Первое, что должен сделать врач – это собрать анамнез, то есть провести беседу (опрос). Правильно собранный анамнез помогает предположить диагноз без дополнительных обследований в 80% случаев. В данном случае многое зависит не только от врача, но и от пациента, который должен ответственно подойти к вопросам врача и правдиво отвечать на них, ничего не утаивая. Во время опроса врач должен выяснить жалобы (симптомы заболевания) пациента. Затем необходимо уточнить обстоятельства, при которых возникают симптомы экстрасистолии (при физической или эмоциональной нагрузке, в покое, во время сна, после приема кофе и так далее). После выявления обстоятельств важно выяснить какова длительность таких приступов и как часто они развиваются. Следующим пунктом в сборе анамнеза может быть вопрос о принимаемом лечении, и каков от него эффект. Особое внимание следует уделить перенесенным заболеваниям, которые могут быть причиной развития экстрасистолии. Для того чтобы подтвердить данный диагноз, необходимо провести ряд дополнительных обследований. Количество обследований может варьировать и назначается строго лечащим врачом или врачом-кардиологом.
Диагностика экстрасистолии
| Метод диагностики | Как проводится? | Какие признаки заболевания выявляет данный метод диагностики? |
| Определение пульса | Определить пульс возможно несколькими способами. Первый способ – это измерение пульса с помощью специального прибора пульсоксиметра. Он представляет собой своеобразную прищепку, которая одевается на палец. В течение 10 секунд на маленьком экране пульсоксиметра высвечивается частота пульса и уровень насыщения крови кислородом. Также можно определить пульс путем самостоятельного подсчета. Для этого необходимо приложить два пальца (указательный и средний) к запястью и прощупать пульсирующую артерию. Затем подсчитывают количество пульсаций (ударов) в течение одной минуты. |
|
| Аускультация сердца | Аускультация (выслушивание) сердца проводится с помощью фонендоскопа. Данный метод основан на улавливании звуков, исходящих от сердца. Для проведения аускультации пациента просят раздеться выше пояса. В некоторых случаях обследование может проводиться сидя или лежа. Врач располагается справа от пациента. После чего прикладывает фонендоскоп к определенным точкам (проекция сердца) на передней грудной клетке и улавливает звуки, исходящие от них. При выслушивании сердца врач расшифровывает услышанные звуки и выдает заключение. |
|
| Перкуссия сердца | При проведении перкуссии пациент должен раздеться выше пояса. Обследование проводится в положении пациента стоя или сидя, а у тяжелых больных – лежа. После этого врач прикладывает ладонь левой руки в определенные точки грудной клетки и постукивает средним пальцем правой руки по среднему пальцу левой руки. В разных точках и при определенных заболеваниях звук может меняться (тупой, притупленный и так далее). Врач, обладающий опытом, делает выводы на основании услышанных звуков. |
|
|
Электро-кардиография
(ЭКГ) |
Электрокардиограмма (ЭКГ) является простым и информативным методом диагностики, с помощью которого можно определить функциональную активность сердца и выявить некоторые патологии. ЭКГ проводится в теплом помещении в положении пациента лежа на спине или сидя. Перед проведением исследования пациент раздевается выше пояса и оголяет запястья и голеностопные суставы. Кожу в области сердца обезжиривают спиртом, а затем наносят специальный гель, усиливающий проведение тока. После чего на определенные точки накладывают электроды, которые улавливают электрические импульсы, возникающие в сердце. Эти электроды подсоединены к специальному аппарату (кардиограф). После их установки пациента просят лежать неподвижно, спокойно дышать и не волноваться. Через несколько секунд начинается регистрация сердечных импульсов. Результат получается в виде графического изображения на бумажной ленте. |
|
|
Суточное холтеровское мониторирование ЭКГ
(ХМЭКГ) |
Данный метод диагностики представляет собой непрерывную регистрацию электрокардиограммы в течение 24 часов (возможна регистрация до 7 суток). Для проведения ХМЭКГ на переднюю грудную стенку пациента крепят клейкие электроды (одноразовые), которые связаны с переносным прибором (регистратором). Перед креплением электродов кожу обезжиривают, а при необходимости сбривают волосы. После установки регистратора начинается запись ЭКГ. Сам прибор носят на поясе или на ремне через плечо. Во время регистрации ЭКГ пациент ведет обычный образ жизни. Ему выдается дневник, где необходимо записывать время и совершенные действия (сон, физическая нагрузка, прием пищи, лекарств и т. д.). Через 24 часа врач подключает регистратор к компьютеру, на мониторе которого выводится вся информация (ЭКГ). После чего врач оценивает изменения на ЭКГ с записанными данными в дневнике и выдает заключение. |
|
|
Эхокардиография сердца
(ЭхоКГ) |
ЭхоКГ представляет собой метод ультразвуковой диагностики (УЗИ) сердца . Данный метод исследования помогает оценить структурные и анатомические особенности сердца (полости, клапаны), его работу (сократимость), кровоток. Существует несколько методик проведения ЭхоКГ (трансторакальная и чреспищеводная).
При проведении трансторакальной ЭхоКГ пациент должен раздеться (выше пояса) и лечь на кушетку на левый бок. На область грудной клетки наносится специальный гель, и крепятся датчики. После чего врач с помощью ультразвуковой насадки получает всю информацию о состоянии сердца на мониторе и анализирует ее, периодически изменяя положение насадки. Чреспищеводная ЭхоКГ предполагает отказ от пищи в течение 8 – 12 часов перед исследованием. При данной методике необходима общая или местная анестезия (обезболивание). Чреспищеводная ЭхоКГ проводится в положении пациента на левом боку. Между зубами фиксируется так называемый загубник, который позволяет держать рот пациента открытым. Затем вводят эндоскоп (трубка с датчиком, фиксирующим изображения) и продвигают его до пищевода. Таким образом, врач осматривает сердце со всех сторон и выдает заключение о его структуре и работе. |
|
| Тредмил-тест | Тредмил-тест представляет собой проведение ЭКГ во время физической нагрузки на специальной беговой дорожке (тредмил). Помимо ЭКГ во время проведения теста регистрируется и артериальное давление пациента. Данная методика позволяет врачу определить границу (порог), при достижении которой появляются болезненные ощущения (одышка, боль в груди, усталость). Также врач оценивает допустимый уровень физических нагрузок. Для подготовки к данному исследованию за несколько дней до него необходимо отменить прием сердечных препаратов и ограничить прием пищи (1,5 – 2 часа не есть). При проведении тредмил-теста на переднюю грудную стенку пациента прикрепляют специальные электроды, которые подсоединены к аппарату, регистрирующему ЭКГ в режиме реального времени. На плечо надевают манжетку для измерения артериального давления. Для выполнения данного теста пациенту предстоит идти по беговой дорожке, скорость которой постепенно будет увеличиваться. При этом врач следит за изменениями на ЭКГ и состоянием пациента, а медицинская сестра фиксирует цифры артериального давления. Тест прекращается при достижении определенной частоты пульса или при появлении определенных признаков на ЭКГ, которые определяет врач. | |
| Велоэргометрия | Данный метод исследования проводится с помощью специального тренажера (велоэргометр), который напоминает велосипед. Суть велоэргометрии заключается в регистрации ЭКГ во время выполнения физической нагрузки на велоэргометре (пациент крутит педали). В некоторых случаях перед проведением данного исследования врач может рекомендовать отменить некоторые лекарственные средства (нитроглицерин, бисопролол). Для проведения велоэргометрии пациент садится на велотренажер. Врач надевает пациенту манжетку, измеряющую артериальное давление и крепит на грудную клетку электроды, необходимые для записи ЭКГ. После этого приступают к проведению исследования. Пациент начинает крутить педали, а на мониторе врач отслеживает изменения ЭКГ в режиме реального времени. Постепенно скорость на велотренажере увеличивают. Критерии для прекращения нагрузки устанавливает врач (снижение артериального давления, появление интенсивных болей, побледнение, изменения ЭКГ и другие). |
|
Когда необходимо медикаментозное лечение?
Первый этап лечения экстрасистолии подразумевает соблюдение здорового образа жизни и исключение всех факторов, которые потенциально могут вызывать нарушение ритма (курение, алкогольные напитки, крепкий чай и кофе, психоэмоциональное напряжение и другие). Затем врач пытается выяснить причину, которая послужила развитию данного состояния. Если после проведенных обследований становится ясно, что развитие экстрасистолии связано с каким-либо заболеванием (воспалительные заболевания сердца, эндокринные заболевания и другие), тогда необходимо провести лечение основного заболевания.

Экстрасистолия, которая протекает бессимптомно или с малым количеством симптомов (не доставляющих дискомфорт пациенту) и, если после проведенных обследований не было выявлено заболеваний сердечно-сосудистой системы, тогда нет необходимости в проведении специального лечения. Такая разновидность экстрасистолии является безопасной, а прием антиаритмических препаратов может спровоцировать ухудшение самочувствия или сопровождаться различными побочными эффектами вплоть до развития опасных осложнений.
В случае возникновения экстрасистол на фоне психоэмоциональной перегрузки, которые сопровождаются чувством тревоги, могут быть назначены седативные (успокоительные) средства . При отсутствии эффекта от использования перечисленных мер прибегают к назначению антиаритмических препаратов.
Основными принципами лечения экстрасистолии являются:
- определение показаний для назначения медикаментозного лечения с учетом этиологии (причин), результатов проведенных обследований
- выбор антиаритмического препарата зависит от расположения (локализации) эктопического (дополнительного) очага возбуждения
- при уменьшении количества экстрасистол (до 700 за 24 часа) под влиянием антиаритмического лечения, дозу препарата снижают до минимальной, при которой сохраняется его противоаритмический эффект
- при стойкой (длительной) нормализации ритма антиаритмический препарат отменяют, постепенно уменьшая дозу
- при стойкой непрекращающейся экстрасистолии лечение проводится длительно с целью профилактики внезапной смерти
- в случае снижения эффективности антиаритмического препарата его заменяют другим
- в случае отсутствия эффекта от приема одного препарата назначают комбинацию из нескольких антиаритмических средств
- для повышения эффективности антиаритмического лечения необходимо придерживаться диеты , обогащенной калием.
Показаниями для назначения лечения в зависимости от результатов мониторирования ЭКГ(ХМЭКГ) являются:
- количество экстрасистол менее 100 за 24 часа – антиаритмическое лечение не требуется
- количество экстрасистолии более 100, но менее 700 за 24 часа – антиаритмическое лечение назначается при наличии неприятных ощущений, связанных с экстрасистолией
- количество экстрасистол более 700, но менее 8600 за 24 часа – назначается антиаритмическая терапия с индивидуальным подбором антиаритмических препаратов
- количество экстрасистол более 8600 за 24 часа на фоне имеющихся заболеваний сердечной мышцы – необходимо проведение интенсивной антиаритмической терапии.
Перед началом лечения необходимо проконсультироваться с врачом, так как самостоятельный выбор лекарственных препаратов и дозировок может привести к ухудшению состояния и необратимым последствиям.
Медикаментозное лечение
| Медикамент | Механизм лечебного действия | Показания |
| Хинидин |
|
|
| Новокаинамид |
|
|
| Мексилетин |
|
|
| Этацизин |
|
|
| Лидокаин |
|
|
| Пропафенон |
|
|
| Пропранолол |
|
|
| Метопролол |
|
|
| Соталол |
|
|
| Амиодарон |
|
|
| Верапамил |
|
|
| Дилтиазем |
|
|
| Диазепам |
|
|
| Дигоксин |
|
|
| Ново-пассит |
|
|
Когда необходимо хирургическое лечение?
Лекарственная терапия экстрасистолии хоть и оказывается часто эффективной, но любой антиаритмический препарат может проявлять аритмогенный эффект (усиливать проявления экстрасистолии) и вызывать множество побочных действий. В случае неэффективности антиаритмической терапии и при наличии высокого риска развития тяжелых осложнений (фибрилляция, внезапная сердечная смерть) может быть назначено хирургическое лечение. Хирургическое лечение является радикальным и эффективным методом лечения.
Радиочастотная катетерная абляция эктопического очага
В настоящий момент радиочастотная катетерная абляция эктопического очага применяется достаточно часто. Данная методика лечения позволяет изолировать источник аритмии и создает условия, при которых распространение патологических импульсов в предсердиях будет невозможным. Другими словами, это процедура, использующая радиочастотную энергию, которая направлена на уничтожение небольшого участка сердечной ткани, вызывающего нарушение ритма.
Показаниями для проведения катетерной абляции являются:
- неэффективность проведенного медикаментозного лечения (антиаритмическая терапия)-
- регистрация более 8000 экстрасистол каждые 24 часа в течение одного года-
- высокий риск фибрилляции желудочков, фибрилляции предсердий, внезапной остановки сердца.
Относительными противопоказаниями для проведения катетерной абляции являются:
- нестабильная стенокардия-
- неконтролируемая сердечная недостаточность-
- неконтролируемая артериальная гипертензия (повышенное давление)-
- нарушения свертывающей системы крови-
- стеноз (сужение) коронарных артерий более 75%-
- хроническая почечная недостаточность-
- острые инфекционные заболевания.
Катетерная абляция проводится в плановом порядке. За несколько дней до ее проведения необходимо отменить прием антиаритмических и других препаратов. Каждый препарат имеет свой период выведения из организма, поэтому нужно проконсультироваться со своим врачом, чтобы уточнить все непонятные моменты. За 12 часов перед операцией не разрешается прием пищи. Также может быть проведена очистительная клизма кишечника.
Катетерная абляция относится к малоинвазивным вмешательствам. То есть для ее проведения не требуется никаких разрезов и открытых доступов к сердцу. Пациента седируют (вводят в состояние полудремоты), после чего он поступает в операционную. Область сосудов (бедренные, подключичные вены, вены предплечья), которые планируется пунктировать (прокалывать) тщательно обрабатывают и накрывают стерильным бельем. После этого проводится местное обезболивание места прокола и начинается непосредственно операция. Для катетерной абляции используют тонкий гибкий катетер-проводник, который вводится через кровеносный сосуд и продвигается до источника патологического ритма в сердце. После этого по проводнику подается радиочастотный импульс, который приводит к разрушению необходимого участка сердечной ткани.
Преимуществами проведения катетерной абляции являются:
- минимальная травматичность-
- отсутствие необходимости в проведении общей анестезии (наркоза)-
- небольшая продолжительность операции-
- короткий послеоперационный период (один день).
Имплантация кардиовертера-дефибриллятора (ИКД)
Кардиовертер-дефибриллятор используется для лечения опасных для жизни нарушений ритма (фибрилляция желудочков, желудочковая тахикардия), которые могут развиваться в результате экстрасистолии. Данное устройство представляет собой антиаритмический прибор, который автоматически распознает нарушение ритма и устраняет его по заданному алгоритму. Для каждого пациента алгоритм терапии устанавливается индивидуально. При распознавании опасной аритмии имплантируемый кардиовертер-дефибриллятор посылает электрический разряд для восстановления нормального (синусового) ритма.
Имплантация кардиовертера-дефибриллятора начинается с подготовительного этапа, который подразумевает создание доступа к сосуду, через который будет вводиться электрод. Область под левой ключицей обезболивается. Затем параллельно ключице производится разрез до большой грудной мышцы и пунктируется (прокалывается) подключичная вена. Через специальный проводник вводится один или несколько электродов. Под контролем рентгена электроды устанавливаются в определенные структуры сердца. После чего проводится непосредственно имплантация кардиовертера-дефибриллятора.
Имплантации кардиовертера-дефибриллятора может быть показана:
- пациентам с высоким риском внезапной остановки сердца-
- пациентам, перенесшим клиническую смерть-
- пациентам с заболеваниями сердца (ишемическая болезнь сердца, хроническая сердечная недостаточность), у которых регистрируется устойчивая экстрасистолия-
- пациентам после безуспешной катетерной абляции.
Противопоказаниями для имплантации кардиовертера-дефибриллятора могут быть:
- тяжелое состояние пациента, связанное с наличием сердечной (сердечная недостаточность) или внесердечной патологии-
- наличие острой сердечной патологии (острый миокардит, острый инфаркт миокарда)-
- тяжелые нарушения гемодинамики (острая сосудистая недостаточность)-
- крайне тяжелое состояние пациента, обусловленное внесердечной патологией с прогнозом для жизни менее 6 месяцев (онкология).

Берут ли с экстрасистолией в армию?
Легкие формы экстрасистолии, не сопровождающиеся выраженным нарушением насосной функции сердца, не являются противопоказанием для несения воинской службы. В то же время, тяжелые экстрасистолии, при которых развиваются осложнения со стороны сердечно-сосудистой системы, могут быть поводом для признания человека негодным к службе в армии.
Экстрасистолия – это заболевание, при котором нарушается ритмичность сердечных сокращений. В нормальных условиях частота сердечных сокращений регулируется нервными импульсами, которые возникают в строго определенном участке сердечной мышцы (в так называемом синоатриальном узле). При распространении нервного импульса по сердечной мышце она сокращается, изгоняя кровь в артерии. После этого происходит расслабление сердечной мышцы, во время которого камеры сердца наполняются очередной порцией крови, а затем новый импульс запускает новое сердечное сокращение.
Экстрасистолия характеризуется возникновением внеочередного нервного импульса, который может появиться в любом участке сердца. Так как импульс возникает слишком рано, камеры сердца не успевают наполниться кровью. Кроме того, неправильное распространение нервного импульса может нарушить процесс сокращения сердечной мышцы, вследствие чего она не сможет изгнать кровь в артерии. Если экстрасистолии повторяются часто, это может привести к нарушению насосной функции сердца, в результате чего может нарушиться кровоснабжение головного мозга и других внутренних органов. Пациент при этом может испытывать усиленное сердцебиение, головокружение или даже потерять сознание. Таким больным запрещено служить в армии, так как любые физические или эмоциональные нагрузки могут спровоцировать или усилить экстрасистолию и привести к развитию осложнений.
В то же время, стоит отметить, что единичные экстрасистолы могут наблюдаться у многих здоровых людей. Однако сразу после возникновения экстрасистолы восстанавливается нормальный сердечный ритм, вследствие чего кровоснабжение головного мозга и внутренних органов не нарушается и каких-либо симптомов заболевания у пациента не наблюдается. Таким людям не противопоказана служба в армии, однако им следует регулярно проходить обследование у кардиолога и выполнять электрокардиограмму, что позволит вовремя выявить прогрессирование заболевания и предотвратить развитие осложнений.
Можно ли пить кофе при экстрасистолии?
Экстрасистолия характеризуется возникновением патологического очага возбуждения в различных зонах сердечной мышцы, где в норме он возникать не должен. Волна возбуждения, распространяясь по сердечной мышце, нарушает ритм сердечных сокращений, а также сам процесс мышечного сокращения, в результате чего может нарушиться насосная функция сердца.

Одной из причин развития экстрасистолии может быть интоксикация кофеином, входящим в состав кофе. Дело в том, что кофеин стимулирует возбудимость сердца, тем самым, повышая риск возникновения патологического очага возбуждения в различных участках миокарда (сердечной мышцы). В то же время, кофеин стимулирует определенные центры головного мозга, что также увеличивает частоту сердечных сокращений (ЧСС). При слишком высокой ЧСС может нарушаться кровоснабжение и питание самой сердечной мышцы, что приведет к нарушению обмена веществ на клеточном уровне. Наличие перечисленных условий повышает риск возникновения патологических очагов возбуждения, а также будет способствовать развитию экстрасистол. Если при этом у пациента были единичные экстрасистолы (которые он мог вовсе не замечать), употребление кофе может привести к появлению серий экстрасистол. Множественные экстрасистолы могут сопровождаться снижением насосной функции сердца, снижением артериального давления, нарушением циркуляции крови в организме и так далее. Больные при этом могут ощущать резкое усиленное сердцебиение в груди, боли в сердце (из-за недостаточного кровоснабжения миокарда), головные боли или головокружение (из-за недостаточного кровоснабжения головного мозга).
Опасен ли общий наркоз при экстрасистолии?
Если у пациента имеется экстрасистолия, общий наркоз может быть сопряжен с определенными рисками, которые могут возникнуть во время или после операции. Вот почему при подготовке к операции и наркозу всем пациентам рекомендуется выполнять ЭКГ (электрокардиограмму), которая позволит выявить наличие экстрасистолии и предпринять необходимые меры для предотвращения развития осложнений.
Экстрасистолия – это патологическое состояние, характеризующееся нарушением частоты сердечных сокращений. Непосредственной причиной экстрасистолы (внеочередного сердечного сокращения) является патологический очаг возбуждения, возникающий в различных участках сердечной мышцы и вызывающий ее неправильное сокращение, в результате чего может нарушаться насосная функция сердца. Во время общего наркоза на пациента воздействует ряд факторов, которые могут способствовать развитию или усилению экстрасистолии.
Развитию экстрасистолии во время общего наркоза может способствовать:
- Воздействие некоторых медикаментов.Во время общего наркоза могут использоваться ингаляционные анестетики (препараты, обеспечивающие наркоз). Некоторые из них (например, галотан) повышают возбудимость миокарда, в результате чего повышается риск возникновения экстрасистол. Чем дольше длится наркоз, тем более выраженное действие на миокард оказывают данные препараты и тем выше вероятность возникновения множественных экстрасистол и развития осложнений во время операции (падение артериального давления, тяжелая аритмия). Также повышать возбудимость миокарда и риск развития экстрасистолии могут некоторые другие медикаменты, используемые во время операций (эуфиллин, кордиамин, кофеин, атропин и так далее).
- Медицинские манипуляции. Во время введения в общий наркоз у пациента может повышаться артериальное давление, а также может временно снижаться концентрация кислорода в крови. На фоне этого может нарушиться доставка крови и энергии к сердечной мышце, что будет сопровождаться нарушением обмена веществ в ней. Накопление побочных продуктов обмена веществ, гипоксия (недостаток кислорода) и изменения электролитного баланса повышают возбудимость сердечной мышцы, в результате чего могут возникнуть экстрасистолы.
- Психоэмоциональный стресс. Если пациент сильно переживает по поводу предстоящей операции, то это может отразиться на состоянии его сердечно-сосудистой системы (у него может повыситься давление, участиться сердцебиение и так далее). Если при этом у больного имеются единичные экстрасистолы или другие факторы, способствующие развитию данного заболевания (например, перенесенные инфаркты, сердечная недостаточность, воспалительные поражения сердечной мышцы и так далее), тогда риск развития экстрасистолии во время наркоза повышается.
Чем опасна экстрасистолия во время беременности и родов?
Развитие и прогрессирование экстрасистолии во время беременности может привести к нарушению доставки кислорода и питательных веществ к плоду, что может стать причиной его внутриутробного поражения. В то же время, экстрасистолия во время родов может сопровождаться ухудшением состояния самой женщины, а также негативно влиять на родовой процесс, что приведет к повреждению плода.

Экстрасистолия – это заболевание, характеризующееся периодическим нарушением частоты сердечных сокращений. При этом возникают внеочередные сокращения сердечной мышцы (то есть, экстрасистолы), во время которых сердце не сокращается нормально и не может перекачивать кровь. Если экстрасистолы носят единичный характер (то есть, возникают один раз в течение нескольких минут или часов, а в остальное время сердечные сокращения протекают нормально), то это никак не повлияет на состояние беременной женщины или плода и не отразится на процессе родов . В то же время, частые экстрасистолы, повторяющиеся по несколько раз за короткий промежуток времени, могут привести к выраженному снижению насосной функции сердца и падению артериального давления. В случае снижения артериального давления ниже определенного уровня, может нарушаться кровоснабжение плаценты (органа, чрез который кислород доставляется из организма матери в организм плода). При этом у плода может развиться гипоксия (недостаток кислорода в организме), что может стать причиной повреждения его центральной нервной системы (головного мозга), нарушения внутриутробного развития или даже внутриутробной гибели.
В случае развития приступа экстрасистолии во время родов (чему может способствовать повышенная нагрузка на организм женщины, использование некоторых медикаментов, применение общего наркоза во время операции кесарева сечения , невыявленные заболевания сердца и так далее) возможно развитие слабости родовой деятельности (из-за падения артериального давления и нарушения кровоснабжения внутренних органов). Также при этом может нарушаться кровоснабжение самого плода, что может стать причиной различных врожденных патологий.
Почему возникает экстрасистолия при физической нагрузке (ходьбе, беге)?
Экстрасистолия, возникающая только при физических нагрузках различной интенсивности и исчезающая в покое, может свидетельствовать о наличии у пациента дополнительных (сопутствующих) заболеваний сердца.
В нормальных условиях частота сердечных сокращений регулируется нервными импульсами, которые возникают в области так называемого синоатриального узла. Генерируемый в данной области нервный импульс распространяется по сердечной мышце в строго определенном направлении, в результате чего сердце сокращается и изгоняет кровь в сосуды. Экстрасистола – это патологическое сердечное сокращение, которое стимулируется нервным импульсом, возникающим вне синоатриального узла (в другом участке сердца). Стимулируемое таким импульсом сердечное сокращение происходит неправильно, вследствие чего насосная функция сердечной мышцы может снижаться.
Причин экстрасистолии может быть множество. Одной из них является нарушение обмена веществ в миокарде (сердечной мышце), развивающееся при поражении кровеносных сосудов сердца (что может наблюдаться при атеросклерозе , после инфаркта, после воспалительных заболеваний сердца и так далее). В покое у таких людей может регистрироваться нормальный ритм сердечных сокращений, так как сердце будет получать достаточно кислорода. В то же время, при физической нагрузке потребность сердца в кислороде возрастает, однако поврежденные кровеносные сосуды не могут ее удовлетворить. Из-за нарушения доставки кислорода к клеткам сердечной мышцы, а также накопления побочных продуктов обмена веществ происходит повышение возбудимости различных участков миокарда. В результате этого в них могут возникнуть спонтанные очаги нервного возбуждения, сопровождающиеся экстрасистолами.
Когда человек перестает выполнять физическую нагрузку, потребность миокарда в кислороде снижается, а микроциркуляция крови и обмен веществ в нем нормализуются, вследствие чего экстрасистолы прекращаются.
Можно ли избавиться от экстрасистолии навсегда?
Возможность и эффективность лечения экстрасистолии напрямую зависит от причины ее возникновения. В некоторых случаях (при адекватном лечении) экстрасистолию удается устранить навсегда, в то время как у других пациентов данная патология сохраняется на протяжении всей жизни.
Экстрасистолия – это патологическое внеочередное сердечное сокращение, которое возникает из-за функционального или органического поражения сердечной мышцы или ее нервного аппарата. Все причины развития экстрасистолии можно условно разделить на устранимые и неустранимые. Избавиться от экстрасистолии можно в тех случаях, когда возможно раз и навсегда устранить причину ее возникновения. Если причина развития заболевания неустранима, то и сама экстрасистолия будет сохраняться.
К устранимым причинам экстрасистолии относят:
- Ишемическая болезнь сердца – нарушение кровоснабжения сердечной мышцы из-за поражения питающих ее сосудов.
- Миокардит – воспалительное поражение сердечной мышцы.
- Опухоли – злокачественные или доброкачественные новообразования, которые могут сдавливать или разрушать ткань сердечной мышцы.
- Прием некоторых лекарственных препаратов – сердечных гликозидов, адреналина, препаратов для общего наркоза, кофеина и так далее.
- Отравления – алкоголем, химикатами и другими веществами, нарушающими функции сердца.
- Нарушения обмена веществ – снижение концентрации калия или магния в крови.
- Анемия – снижение концентрации красных клеток крови (эритроцитов) в результате чего нарушается доставка кислорода к сердечной мышце.
Неустранимыми причинами экстрасистолии являются:
- Кардиомиопатии – структурные изменения сердечной мышцы, сопровождающиеся нарушением его сократительной функции.
- Пороки сердца – нарушения строения сердечной мышцы или клапанов сердца.
- Сахарный диабет – нарушение обмена глюкозы, со временем приводящее к необратимым поражениям кровеносных сосудов и внутренних органов.
- Гипертиреоз – заболевание щитовидной железы, при котором повышается концентрация ее гормонов в крови (что способствует развитию экстрасистолии).
- Идиопатическая экстрасистолия – о данной патологии говорят в тех случаях, когда после полного обследования пациента не удается установить причину возникновения заболевания.
Можно ли при экстрасистолии заниматься спортом?
Заниматься спортом можно только тем пациентам, у которых экстрасистолия не сопровождается выраженными нарушениями насосной функции сердца, колебаниями артериального давления и нарушениями кровообращения в различных органах. Если же экстрасистолия протекает с развитием осложнений, больному человеку рекомендуется исключить или максимально ограничить физические нагрузки, так как это может угрожать его здоровью или даже жизни.

Суть экстрасистолии заключается в том, что в сердечной мышце возникает патологический очаг возбуждения, который провоцирует внеочередное сердечное сокращение. В некоторых случаях данные внеочередные сердечные сокращения (экстрасистолы) схожи с нормальными сокращениями и носят единичный характер (то есть за час исследования с помощью специальной аппаратуры удается зарегистрировать не более 30 экстрасистол). В таком случае насосная функция сердца не страдает, системное артериальное давление поддерживается на постоянном уровне, а кровоснабжение головного мозга и остальных внутренних органов не нарушается. Заниматься спортом таким больным можно, если во время тренировок у них не возникает учащения экстрасистол и связанных с ней симптомов (усиленного сердцебиения, головокружения, слабости, потемнения в глазах, потери сознания и так далее).
Если же экстрасистолы возникают слишком часто (более 30 раз в час), а также, если при обследовании пациента регистрируют частые серии из двух экстрасистол подряд, тогда ему не рекомендуется слишком часто заниматься спортом. Обусловлено это тем, что при таких экстрасистолах значительно страдает насосная функция сердца, вследствие чего может нарушаться кровоснабжение головного мозга. Больной при этом может потерять сознание прямо во время тренировки. Более того, во время физической активности значительно увеличивается потребность сердечной мышцы в кислороде, что при развившейся экстрасистолии может привести к развитию осложнений. Самым грозным из них может быть фибрилляция желудочков , которая без экстренной (в течение нескольких минут) квалифицированной помощи может привести к смерти человека.
Из этой статьи вы узнаете: что такое желудочковая экстрасистолия, ее симптомы, виды, методы диагностики и лечения.
Дата публикации статьи: 19.12.2016
Дата обновления статьи: 25.05.2019
При желудочковой экстрасистолии (это один из видов ) происходят несвоевременные сокращения желудочков сердца – по-другому такие сокращения называются экстрасистолы. Такое явление не всегда свидетельствует о каких-либо заболеваниях, экстрасистолия иногда встречается и у полностью здоровых людей.
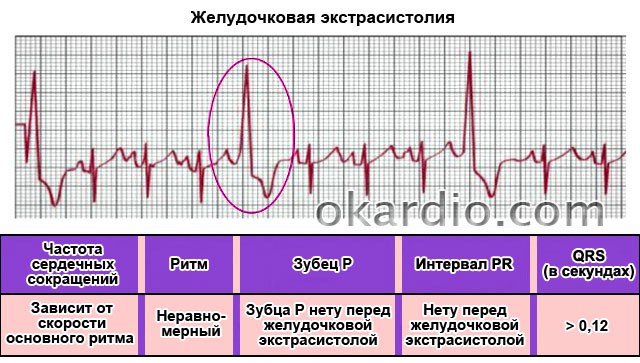
Если экстрасистолия не сопровождается никакими патологиями, не доставляет неудобств пациенту и видна только на – никакое специальное лечение не требуется. В случае, если желудочковую экстрасистолию спровоцировали нарушения работы сердца, вам понадобится дополнительное обследование у кардиолога или аритмолога, который назначит медикаменты либо операцию.
Данную патологию можно вылечить полностью (если лечение необходимо), если провести хирургическую коррекцию вызвавшего ее порока – либо же можно добиться стойкого улучшения самочувствия с помощью медикаментов.
Причины желудочковой экстрасистолии
Причины, вызывающие такое явление, можно разделить на две группы:
- органические – это патологии сердечно-сосудистой системы-
- функциональные – стрессы, курение, чрезмерное употребление кофе и т.п.

1. Органические причины
Возникновение желудочковой экстрасистолии возможно при таких заболеваниях:
- Ишемия (нарушение кровоснабжения) сердца-
- кардиосклероз-
- дистрофические изменения в сердечной мышце-
- миокардит, эндокардит, перикардит-
- инфаркт миокарда и послеинфарктные осложнения-
- врожденные пороки сердца (открытый артериальный проток, коарктация аорты, дефекты межжелудочковой перегородки, и другие)-
- наличие лишних проводящих пучков в сердце (пучок Кента при WPW-синдроме, пучок Джеймса при CLC-синдроме)-
- артериальная гипертензия.
Также несвоевременные сокращения желудочков появляются при передозировке сердечными гликозидами, поэтому всегда советуйтесь с врачом перед их применением.
Заболевания, вызывающие желудочковую экстрасистолию, опасны и требуют своевременного лечения. Если у вас на ЭКГ были обнаружены несвоевременные сокращения желудочков – обязательно пройдите дополнительное обследование, чтобы проверить, есть ли у вас перечисленные выше патологии сердца.
2. Функциональные причины
Это стрессы, курение, употребление алкоголя, запрещенных веществ, большого количества энергетических напитков, кофе или крепкого чая.
Функциональная желудочковая экстрасистолия обычно не требует лечения – достаточно устранить ее причину и еще раз пройти обследование сердца через пару месяцев.
3. Идиопатическая форма экстрасистолии
При данном состоянии у полностью здорового человека наблюдаются желудочковые экстрасистолы, причина которых не выяснена. В таком случае пациента обычно не беспокоят никакие симптомы, поэтому лечение не проводится.
Классификация и степени тяжести
Для начала предлагаем вам ознакомиться с тем, какие разновидности желудочковых экстрасистол существуют:
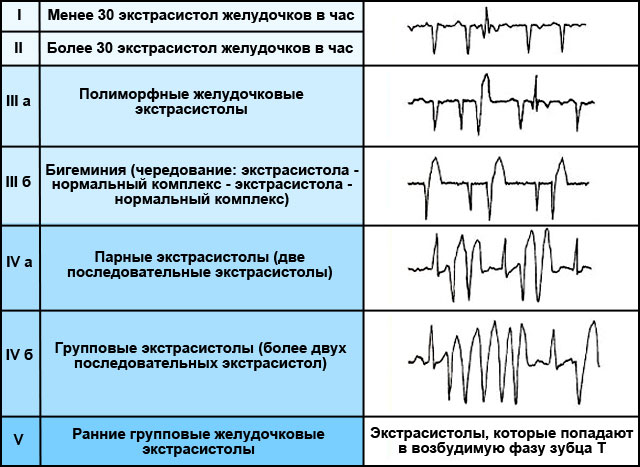
Трое ученых (Лаун, Вольф и Райян) предложили следующую классификацию желудочковой экстрасистолии (от самой легкой до самой тяжелой):
- 1 тип. До 30 единичных экстрасистол желудочков в час (до 720 шт. в сутки при холтеровском исследовании). Чаще всего такая экстрасистолия носит функциональный либо идиопатический характер и не свидетельствует о каких-либо заболеваниях.
- 2 тип. Более 30 единичных несвоевременных сокращений в час. Может свидетельствовать о , а может быть и функциональной. Сама по себе такая экстрасистолия не очень опасна.
- 3 тип. Полиморфные желудочковые экстрасистолии. Может свидетельствовать о наличии дополнительных проводящих пучков в сердце.
- 4А тип. Парные экстрасистолы. Чаще носят не функциональный, а органический характер.
- 4Б тип. Групповые экстрасистолы (неустойчивая ). Эта форма возникает из-за сердечно-сосудистых заболеваний. Опасна развитием осложнений.
- 5 тип. Ранние групповые желудочковые экстрасистолы (на кардиограмме видны в первых 4/5 зубца T). Это самая опасная форма желудочковой экстрасистолии, так как из-за нее часто появляются опасные для жизни формы аритмий.
 Классификация желудочковой экстрасистолии
Классификация желудочковой экстрасистолии
Симптомы желудочковой экстрасистолии
Редкие единичные экстрасистолы функциональной или идиопатической природы обычно видны только на ЭКГ либо при суточном . Они не проявляются никакими симптомами, и пациент даже не подозревает об их наличии.
Иногда пациенты с функциональной желудочковой экстрасистолией жалуются на:
- ощущение, будто бы сердце замирает (обусловлено это тем, что за экстрасистолой может следовать удлиненная диастола (пауза) желудочков)-
- чувство толчков в груди.
Непосредственно после воздействия на сердечно-сосудистую систему неблагоприятного фактора (стресса, курения, алкоголя и т. д.) могут появляться такие признаки:
- головокружение,
- бледность,
- потливость,
- чувство, будто бы не хватает воздуха.
Органическая желудочковая экстрасистолия, которая требует лечения, проявляется симптомами основного заболевания, которое их вызвало. Наблюдаются и признаки, перечисленные в предыдущих списках. К ним часто добавляются приступы сдавливающей боли в груди.
Приступы нестабильной пароксизмальной тахикардии проявляются такими симптомами:
- сильное головокружение,
- предобморочное состояние,
- обмороки,
- «замирание» сердца,
- сильное сердцебиение.
Если вовремя не начать лечение заболевания, которое вызвало желудочковую экстрасистолию этого типа, могут появиться опасные для жизни осложнения.
Диагностика
Чаще всего желудочковую экстрасистолию выявляют при профилактическом медосмотре во время проведения ЭКГ. Но иногда, если симптомы выражены ярко, больные сами приходят к кардиологу с жалобами на сердце. Для точной постановки диагноза, а также определения первичного заболевания, вызвавшего желудочковую экстрасистолию, необходимо будет пройти несколько процедур.
Первичный осмотр
Если больной сам пришел с жалобами, врач опросит его, чтобы выяснить, насколько сильно выражены симптомы. Если признаки носят приступообразный характер, кардиологу обязательно знать, насколько часто они возникают.
Также врач сразу измерит артериальное давление и частоту пульса. При этом он уже сейчас может заметить, что сердце сокращается неритмично.
После первичного осмотра врач сразу назначает сделать ЭКГ. Ориентируясь на его результаты, кардиолог предписывает все остальные диагностические процедуры.
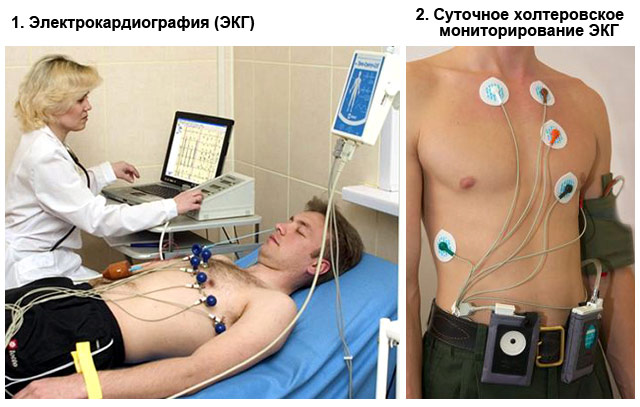
Электрокардиография
По кардиограмме врачи сразу определяют присутствие желудочковых экстрасистол.
Не кардиограмме желудочковая экстрасистолия проявляется следующим образом:
- наличие внеочередных желудочковых комплексов QRS-
- экстрасистолические комплексы QRS деформированы и расширены-
- перед желудочковой экстрасистолой нету зубца P-
- после экстрасистолы наблюдается пауза.
Холтеровское обследование
Если на ЭКГ видны патологические изменения, врач назначает суточное мониторирование ЭКГ. Оно помогает выяснить, как часто у пациента случаются внеочередные сокращения желудочков, есть ли парные или групповые экстрасистолы.
После холтеровского обследования врач уже может определить, понадобится ли пациенту лечение, опасна ли экстрасистолия для жизни.
УЗИ сердца
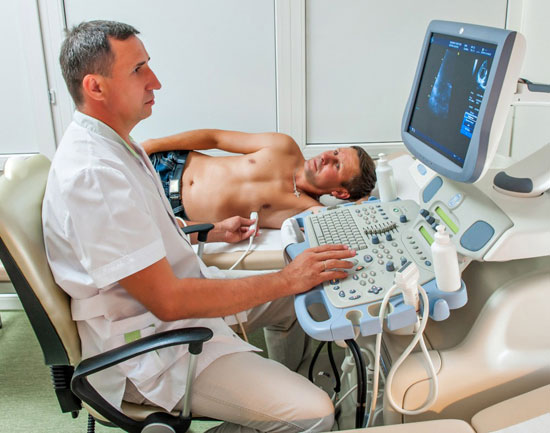
Его проводят, чтобы выяснить, какое заболевание спровоцировало желудочковую экстрасистолию. С его помощью можно выявить дистрофические изменения миокарда, ишемию, врожденные и приобретенные пороки сердца.
Коронарная ангиография
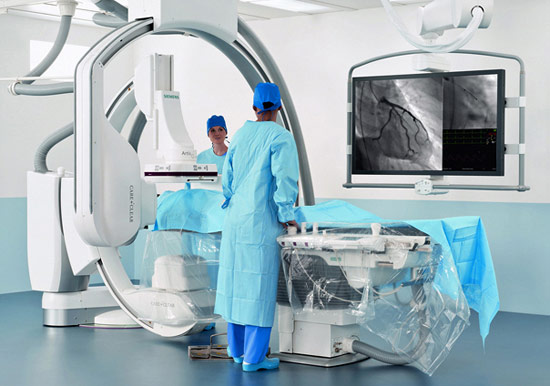
Эта процедура позволяет оценить состояние коронарных сосудов, которые снабжают кислородом и питательными веществами миокард. Ангиографию назначают, если на УЗИ были выявлены признаки ишемической болезни сердца (ИБС). Проведя обследование коронарных сосудов, можно точно узнать, что спровоцировало ИБС.
Анализ крови
Его проводят, чтобы узнать уровень холестерина в крови и исключить или подтвердить атеросклероз, который мог спровоцировать ишемию.
ЭФИ – электрофизиологическое исследование
Проводится, если на кардиограмме присутствуют признаки WPW- или CLC-синдрома. Позволяет точно определить наличие дополнительного проводящего пучка в сердце.
Терапия желудочковой экстрасистолии
Лечение несвоевременных сокращений желудочков заключается в избавлении от причины, которая их спровоцировала, а также купировании приступов тяжелой желудочковой аритмии, если они имеются.
Лечение функциональной формы экстрасистолии
Если желудочковая экстрасистолия носит функциональный характер, то избавиться от нее можно такими способами:
- бросить вредные привычки-
- принимать препараты для снятия нервного напряжения (валериану, седативные медикаменты или транквилизаторы, в зависимости от степени выраженности тревоги)-
- скорректировать схему питания (отказаться от кофе, крепкого чая, энергетиков)-
- соблюдать режим сна и отдыха, заниматься лечебной физкультурой.
Лечение органической формы
Лечение органической формы болезни 4 типа предусматривает прием , которые помогают избавиться от приступов желудочковой аритмии. Врач назначает Соталол, Амиодарон или другие похожие медикаменты.
 Антиаритмические препараты
Антиаритмические препараты
Также при патологии 4 и 5 типов врач может принять решение о том, что необходимо имплантировать кардиовертер-дефибриллятор. Это специальное устройство, которое корректирует сердечный ритм и прекращает фибрилляцию желудочков в случае ее возникновения.
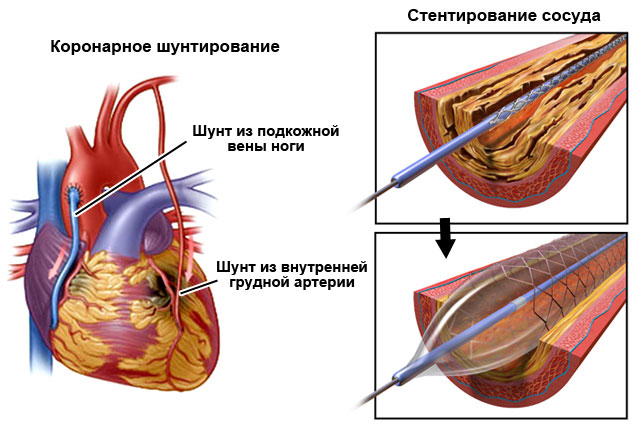
Также требуется лечение основного заболевания, которое вызвало желудочковую экстрасистолию. Часто для этого применяются различные хирургические манипуляции.
Оперативное лечение причин желудочковой экстрасистолии
Последствия желудочковой экстрасистолии
Желудочковая экстрасистолия 1 типа по классификации, приведенной выше в статье, не несет угрозы для жизни и обычно не вызывает никаких осложнений. При желудочковой экстрасистолии 2 типа возможно развитие осложнений, однако риск относительно невысок.
Если же у пациента наблюдается полиморфная экстрасистолия, парные экстрасистолы, нестабильная пароксизмальная тахикардия либо ранние групповые экстрасистолы, высок риск возникновения угрожающих жизни последствий:
| Последствие | Описание |
|---|---|
| Стабильная желудочковая тахикардия | Характеризуется продолжительными (более полминуты) приступами групповых желудочковых экстрасистол. Она в свою очередь, провоцирует последствия, приведенные дальше в этой таблице. |
| Трепетание желудочков | Сокращение желудочков с частотой от 220 до 300 ударов в минуту. |
| Фибрилляция (мерцание) желудочков | Хаотичные сокращения желудочков, частота которых доходит до 450 ударов в минуту. Мерцающие желудочки не способны перекачивать кровь, поэтому пациент обычно теряет сознание из-за недостатка кислорода в головном мозге. Такое состояние при отсутствии медицинской помощи может спровоцировать смерть. |
| Асистолия () | Может возникнуть на фоне приступа желудочковой аритмии либо внезапно. Зачастую асистолия неизбежно приводит к смерти, так как далеко не всегда врачи могут провести реанимационные действия в течение нескольких минут после остановки сердца. |
Чтобы избежать угрожающих жизни последствий, не откладывайте начало лечения, если у вас выявили желудочковую экстрасистолию.
Прогноз при патологии
При экстрасистолии желудочков 1 и 2 типов прогноз благоприятный. Заболевание практически не влияет на качество жизни пациента и не вызывает тяжелых последствий.
При желудочковой экстрасистолии 3 типа и выше прогноз относительно благоприятный. При своевременном выявлении заболевания и начале терапии можно полностью избавиться от симптомов и предотвратить осложнения.
Экстрасистолия сердца возможно отследить на графике ЭКГ, где они проявляются в виде одиночных либо парных скачков
Экстрасистолия — очередной вид нарушения ритма сердцебиения. Такой вид нарушения можно наблюдать у большинства физически здоровых людей. Нормой считается до 200 экстрасистол (внеочередных сокращений) в день. Их возможно отследить на графике ЭКГ, где они проявляются в виде одиночных либо парных скачков. Если скачков три и больше — это называется неустойчивая тахикардия, которая может возникать в результате стрессов, физических нагрузок и т.д.
Экстрасистолия для здорового человека — совершенно нормальное явление и не причиняет никакого вреда организму. Другое дело — люди, которые имеют какие-либо сердечные заболевания.
Причины и виды экстрасистолии
Экстрасистолия бывает двух видов:
- Желудочковая — преждевременное возбуждение сердечной мышцы, возникающее в результате импульсов исходящих из различных областей проводящей системы желудочков.
- Наджелудочковая — также преждевременное возбуждение мышцы, но причиной преждевременного возбуждения являются импульсы, исходящие извне проводящей системы.
Наиболее распространенным вариантом является желудочковая экстрасистолия, так как с ней могут быть связаны различные сердечные заболевания, нарушающие работу сердечной мышцы.
Все причины разделяют на два основных вида:
- функциональные-
- органические.
Функциональные — возникают, как естественная реакция организма на различного вида реакции (курение, физическое и эмоциональное напряжение, частое употребление спиртных и кофеиносодержащих напитков, нарушение режима сна, питания и т. д.)
Органические — свидетельствуют об отклонениях в работе сердечной мышцы. Наиболее распространенными причинами являются:
- ишемия-
- инфаркт миокарда-
- миокардит-
- сердечная недостаточность.
Экстрасистолия сердца: симптомы (признаки)
Сама экстрасистолия практически не имеет внешних проявлений и различить её без специальных приборов довольно трудно. Но при частых возникновениях экстрасистол у больных могут возникать:
- жалобы на сильные удары и толчки сердца-
- чувство замирания в груди.
Наиболее вероятно определить заболевание по возникающим последствиям:
- повышенная потливость-
- необоснованные чувства страха, тревоги-
- ощущения нехватки воздуха-
- стенокардические приступы-
- частые обмороки.
Стоит помнить, что вышеуказанные симптомы могут быть признаками других заболеваний, связанных как с сердечно-сосудистой, так и другими системами человеческого организма. Поэтому не стоит медлить, лучше сразу обратиться к специалисту-кардиологу, который назначит все необходимые анализы и поможет найти истинную причину возникновения симптомов.
Последствия экстрасистолии
Экстрасистолию разделяют на несколько классов, в зависимости от сложности проявления.
1 класс —возникновение до 30 внеочередных ударов в течение часа. Не является опасной для жизни человека, так как такое количество ударов считается нормой.
2 класс — свыше 30 внеочередных ударов в час, более сложное проявление, нежели 1 класс, но к возникновению негативных последствий практически не приводит.
3 класс — экстрасистолы на определенном участке ЭКГ имеют различную форму (еще их называют полиморфными). При частом возникновении требуют дополнительной диагностики и лечения.
4 класс подразделяется на 2 подкласса:
- 4А — парные скачки, следующие одна за другой-
- 4В — от 3 до 5 экстрасистолы подряд.
5 класс — возникновение ранних внеочередных ударов.
Если 1-3 классы практически не наносят вреда организму и при своевременном лечении симптомы полностью исчезают, то 4 и 5 — могут привести к фибриляции желудочков и тахикардии, что в свою очередь вызывает полную остановку сердца. Особенно это касается людей, возрастом свыше 50 лет и имеющих сердечные недуги.
При большом количестве экстрасистол также снижается производительность сердца, так как нарушается основная функция сердца.
Методы диагностирования экстрасистолии
Заболевание может диагностироваться несколькими путями. Наиболее распространенный вариант — больной с соответствующими жалобами и симптоматикой приходит к врачу, тот в свою очередь назначает самую обычную суточную ЭКГ. После чего, в зависимости от выявленного класса заболевания назначается лечение. Последнее происходит только в том случае, если оно действительно необходимо.
К основным методам диагностирования относят:
- суточный ЭКГ-мониторинг-
- анализ жалоб больного-
- дифференциальная диагностика.
Если выявить нарушение ритма в спокойном состоянии при помощи ЭКГ не удается, назначаются специальные тесты, при которых организм нагружается физически (бег, ходьба, физические упражнения).
Наиболее распространенные тесты:
- тредмил-тест — использование беговой дорожки с подключением к больному электрокардиографа и приборов для измерения артериального давления-
- велоэргометрия — применение велотренажера для создания физической нагрузки, оборудования для измерения ЭКГ и артериального давления во время непосредственно нагрузки, а также на стадии отдыха.
При наличии возможных сопутствующих отклонений в работе сердца также может назначаться:
- УЗИ сердца-
- магнитно-резонансная терапия сердца (МРТ)-
- стресс Эхо-кардиограмма.
Экстрасистолия сердца — методы лечения
На основе полученных анализов и наличии количества суточных экстрасистол в количестве более 200, назначается лечение. Сам процесс избавления от заболевания направленный на устранения причины его возникновения. В некоторых случаях (если экстрасистолия проявляется в результате нейрогенных факторов) требуется дополнительная консультация с неврологом, который назначит комплексную терапию, направленную на нормализацию работы нервной системы. Это может быть прием различных отваров трав, например, пустырника, либо употребление седативных медикаментозных препаратов.
Лечением экстрасистолии физиологического происхождения, в зависимости от стадии, будет заниматься терапевт, кардиолог, врач общей диагностики либо кардиохирург.
При лечении применяются препараты против аритмии, строго в индивидуальном количестве. Больной находится под постоянным наблюдением, а каждое изменение (в положительную или отрицательную сторону) строго контролируется и фиксируется. При неэффективности текущих лекарственных препаратов назначаются другие.
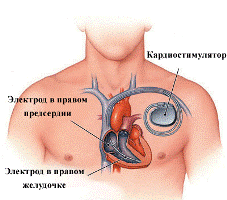
При обнаружении 4 или 5 стадии развития может понадобиться установка дефибриллятора-кардиовертера (он же электрокардиостимулятор), так как существует довольно большая вероятность остановки сердца.
В зависимости от прогнозов развития экстрасистолии можно установить устройство временно или навсегда. Если сердцу необходима постоянная стимуляция, аппарат вшивается под жировую прослойку.
Оперативное вмешательство при вживлении не опасно и практически не оставляет следов. Место вживления (слева или справа) будет определяться с каждым больным индивидуально.
Дефибриллятор-кардиовертер при необходимости остановит фибриляцию, а при остановке сердца может подать до 6 разрядов, которые помогут органу вновь заработать.
При этом используется только местный наркоз и больной во время операции находится в сознании.
В любом случае при обнаружении заболевания необходимо будет отказаться от:
- алкогольных и табачных изделий-
- напитков содержащих в себе кофеин (кофе, чай, кола и т.д.)-
- чрезмерных физических нагрузок-
- как и при большинстве заболеваний сердечно-сосудистой системы — регулировать употребление пищи (особенно жирной), а при необходимости, при помощи диетолога составить соответствующий курс диеты
Медикаментозные препараты/лекарства при лечении экстрасистолии
Современная классическая медицина к сожалению еще не настолько развита, чтобы полностью лечить заболевания без использования медикаментов.
Наджелудочковая экстрасистолия:
- этацизин-
- бета-блокаторы-
- пропафенон-
- верапамил,
- амиодарон.
Желудочковая экстрасистолия:
- соталол,
- амиодарон,
- этацизин,
- пропафенон.
Наиболее часто для лечения применяется пропафенон.
Пропафенон — это лекарственный препарат, который принадлежит к группе антиаритмических препаратов класса 1С. Он нормализирует ритм сокращения сердечной мышцы, а также расширяет кровеносные сосуды, тем самым снижая чрезмерную сердечную нагрузку. За свое время существования, при должном применении, показывает результаты эффективности более 70%.
Препарат может вводится в организм перорально либо внутривенно. При внутривенном введении доза рассчитывается исходя из общей массы больного. Вводится под наблюдением при помощи ЭКГ, а при возникновении побочных эффектов, доза и скорость введения уменьшаются.
Побочные эффекты: головокружение, двоение в глазах, ощущения тяжести в голове.
Противопоказания:при наличии у больного почечной либо печеночной недостаточности, нарушении возбуждения проводящих путей сердца, а также внутрижелудочковой проводимости- при недостаточности кровообащения, а также беременным применяется только под тщательным контролем лечащего врача.
Медикаменты и способы лечения предлагаются только для ознакомления и никак для самостоятельного лечения. Обследование и лечение проводится врачом-специалистом.
Несмотря на то, что начальные стадии экстрасистолии не представляют никакой угрозы здоровому человеческому организму, необходимо все же периодически проходить профилактическое обследование, так как это наилучший способ не только вылечить недуг на ранней стадии, но и предотвратить его появление со всеми негативными вытекающими факторами.
В любом случае, при обнаружении симптомов не стоит полагаться на то, что это временно, а стоит сразу обратиться за консультацией к соответствующему специалисту. Такое действие поможет сохранить здоровье, нервы, а также деньги на лечении.
Уважаемые посетители портала!
Раздел «медицинских консультаций» приостанавливает свою работу.
В архиве медицинских консультаций за 13 лет есть большое количество подготовленных материалов, которыми Вы сможете воспользоваться.с уважением, редакция
Спрашивает Bear:
У меня аритмия следующего характера: сильный толчок сердца, отдающий в горло, а затем нормальный ритм. после этого толчка практически всегда бывает сильная отрыжка. Периодичность таких толчков разная, иногда они одиночные иногда повторяются несколько раз подряд, но бескокоят меня ежедневно.Бывает, что эти толчки сопровождаюся волной жара, слабостью (как будто потеряю сознание). эти приступы сопровождаются чувством страха я начинаю нервничать, и думаю, что тем самым провоцирую следующий приступ.Что это может быть и как с этим бороться??? Заранее благодарна за ответ.
Отвечает Саражин Константин Иванович:
Здравствуйте. Нужно определиться с природой аритмии для чего нужно провести суточный мониторинг ЭКГ по Холтеру, а после - выработать тактику лечения.
Отвечает Выхованюк Иван Васильевич:
Здравствуйте. Скорее всего у Вас экстрасистолическая аритмия. Чтобы выяснить возможную причину и определить тактику лечения необходимо дообследоваться - провести суточный монитор ЭКГ, сделать УЗИ сердца, сдать анализы и т.д.
Спрашивает владимир:
Здравствуйте! У меяя проблемы с сердцем начались три года назад.Мне 47 лет.Частые приступы замирания сердца,но обычно после курса лечения 2-2,5 месяца, 3-4 месяца чувствую себя нормально таблеток не принимаю.Но последнее лечение длится уже с конца ноября а улучшений нет. В февраледелал ВЭМ,эхо,Холтера.ВЭМ:синусовый регулярный ритм ЧСС68-75 нормальное положение ЭОС очаговая блокада правой ножки, начальная гипертрофия ЛЖ МЖП умеренный синдром ранней реполяризации желудочков,феномен CLC интервал0,11с,тест ИБС -ОТР.ТФН-высокая.ЭХО--уплотнение стенок аорты,минимальная митральная регугиртация,умеренное увеличение левого предсердия полости желудочков с учетом площади тепа нерасширены признаки начальной гипертрофииМЖП,сократимость миокарда удовлетворительная.ХОЛТЕР-пароксизм мерцательной аритмии,одинчная наджелудочковая в т.ч.председная экстрасистолия спредэктопическим интервалом от351 до742 средняя448 всего85 в среднем 4 в час,парная предсердная экстрасистолия с интервалом500 всего1.групповая предсердная экстрасистолия сЧСС от118до137 средняя127уд.в мин.всего2.одиночная желудочковая экстрасистолия с интервалом 320всего 1.Пароксизм фибриляции-трепетания предсердий(МА)сЧССот137до208ударов в мин.(в течении1минуты)всего1.Изменения ST-T.выполнеы 2ФН в виде подъема мощностью от 54до95(ср74)Вт Объем работы от 3450 до 103509 (СР6900)С ЧССот138 до159 (ср148)что составляет84-97%от максимальной для данного возраста. Субмаксимальная частота достигнута в 2 случаях.Меня интересует на сколько это серьезный диагноз -мерцательная аритмия и фибриляция-трепетание предсердий и какое лечение.Зараннее благодарю.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Мерцательная аритмия - диагноз серьезный и неприятный. требует постоянного лечения, ряда ограничений в жизни, регулярного наблюдения у врачей. Вам нужно исключить алкоголь, ограничить кофе, крепкий чай. Обследуйте щитовидную железу. Если есть гипертоническая болезнь, обязательно пить таблетки для нормализации АД. И - к кардиологу (грамотному).
Спрашивает Татьяна:
Здравствуйте. Мне 29 лет. Уже 2 месяца беспокоит выпадение пульса, особеннопосле физ нагрузки. Кардиограма экстрасистол не показала, органическихизменений нет. С моих слов оперебоях в сердце и жутком чувстве страха мненазначили бетаксолол, триметазидин, поливитамины и боярышник. Стоит липринимать эти препараты, на мой взгляд они достаточно серьезные или надопройти дополнительное обследование, если надо то какое. Спасибо.Здравствуйте. Если на ЭКГ не обнаружили нарушений ритма, то это ничего незначит. Для того, что бы убедится о характере нарушений ритма сердца,которые Вас беспокоят, необходимо провести холтеровское исследование и послеэтого выбрать метод лечения.
Отвечает Довгань Александр Михайлович:
Здравствуйте. Если на ЭКГ не обнаружили нарушений ритма, то это ничего не значит. Для того, что бы убедится о характере нарушений ритма сердца, которые Вас беспокоят, необходимо провести холтеровское исследование и после этого выбрать метод лечения.
Отвечает :
Здравствуйте! необходимо сделать холтеровское мониторирование, желательно в спец.клинике, и затем, на основании полученных результатов, принимать лекарственные препараты. Препараты Вам подобраны хорошие, но все таки необходимо дообследоваться.
Спрашивает Ольга:
Добрый вечер, Михаил Валентинович!
Случайно наткнулась на этот сайт и, конечно же, возникло желание задать вопрос специалисту, т.к. мой доктор ушел на пенсию и больше, к сожалению, не работает.
Летом 2007 года у меня появился кашель непонятной этиологии, через некоторое время я стала терять сознание. Участковый терапевт исключил возможность заболевания каких-либо органов, кроме сердца и головного мозга. В связи с чем мне было назначено полное обследование и сердца, и головного мозга.
Так как томография в Великом Новгороде сбыточная мечта далеко не любого желающего, то пришлось ждать два месяца.
Дабы время не терять, мне были назначены ЭКГ и УЗИ сердца, а также энцефалограмма ГМ.
ЭКГ выявила тахикардию, синдром ранней реполяризации, электролитные изменения.
УЗИ - наличие хорд и каких-то изменений (наследственное). По результатам УЗИ мне назначили монитор.
Вот выписка из дневника МН:
1. Динамика ЧСС без особенностей. Снижение ЧСС ночью - недостаточное.
2. За время обследования наблюдались следующие типы ритмов:
1) Синусовый ритм.
На фоне данного ритма с ЧСС от 54 до 132 (средняя 72)ударов в мин., продолжавшегося в течение всего времени наблюдения, зарегистрированы следующие виды аритмий:
а)Групповая наджелудочковая экстрасистолия с ЧСС 93 у/мин. Выделено фрагментов - 1.
б) Одиночная желудочковая экстрасистолия с предэктопическим интервалом от 460 до 523 (средний - 483) м/сек. Выделено фрагментов - 16.
Всего: 926. (от 0 до 435, в среднем - 98 в час). Днем: 92. (23 в час). Ночью: 834. (155 в час).
в) Группа из наджелудочковых и желудочковых экстрасистол (класс: 51, 52, 53) с ЧСС от 102 до 121 (средняя - 109) уд/мин. Выделено фрагментов - 8.
Всего: 8. (от 0 до 5, в среднем 1 в час). Днем: 0. Ночью: 8. (1 в час).
3. Изменения ST-T:
В отведении V4 средн. ST 71+-23.1, макс. 120, мин. -19 мкВ
В отведении Y средн. ST -2+-28.6, макс. 81, мин. -136 мкВ
В отведении V6 средн. ST -2+-29.9, макс. 77, мин. -113 мкВ.
В течение времени наблюдения выполнены 2 ФН в виде подъема по лестнице мощностью от 68 до 97 (ср. - 82) Вт. Объем выполненной работы от 990 до 1188 (ср. - 1089) кг*м с ЧСС от 132 до 156 (ср. - 144), что соответствует 72-85% (ср. - 79) от максимальной для данного возраста. Субмаксимальная ЧСС достигнута. Причина прекращения нагрузок: субмакс. ЧСС - 2 (100%). Толерантность к нагрузке - средняя.
Заключение: на фоне синусового ритма зарегистрированы частые желудочковые экстрасистолы, временами по типу бигемении, всего за сутки - 12745. Ишемических изменений ST-T не обнаружено.
Прошла курс лечения карвитолом.
Сейчас, спустя некоторое время, снова появился кашель, боль в области сердца (ощущения - клинок в сердце), отдает в левое плечо, замирание, нехватка воздуха (особенно ночью - просыпаюсь от ощущения невозможности дышать), иногда неполная потеря сознания (как бы происходит кратковременная утрата мыслительной деятельности, появляется головокружение, головных болей нет).
ЭКГ от 07.02.2012г. показало также блокаду правой ножки, АД на момент ЭКГ - 140/120 без головных болей.
Имевшиеся заболевания: пиелонефрит левой почки (без рецидивов с 2003 года), ВСД, гипотония (80/50 без головных болей) с 2000г. (послеродовая). В целом - здорова. Бабушка по линии матери страдала сердечной недостаточностью, умерла в возрасте 58 лет от обширного инфаркта (в момент сильной грозы). У младшего сына - проблемы с эвстахиевой заслонкой (удлинение от нормы в пять раз) с рождения - состоит под наблюдением.
Подскажите пожалуйста - чем можно облегчить проявляющиеся признаки?
Спасибо.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Вам нужна консультация в хорошем кардиоцентре. Нужно измерить давление в легочной артерии. Также нужно разобраться с групповыми желудочковыми экстрасистолами и причиной потерь сознания. Как вариант, есть такой диагностический прибор - имплантируемый регистратор сердечных событий. Он вшивается под кожу и в течение нескольких лет записывает кардиограмму. Когда наступает потеря сознания, больной активирует прибор нажатием кнопки на пульте (сразу после приступа) и идет к специалисту, который с помощью программатора считывает информацию из регистратора. Это дает возможность точно определить, связаны ли потери сознания с нарушениями ритма сердца. Эта информация критически важна для правильного лечения и прогноза.
Спрашивает светлана:
ЗДРАВСТВУЙТЕ! СВОИ ЭКСТРАСИСТОЛЫ СВЯЗЫВАЮ С ПОЗВОНОЧНИКОМ ПОТОМУ ЧТО ВСЕ ПРИЧИНЫ КОТОРЫЕ МОГЛИ-БЫ ПРОВОЦИРОВАТЬ ИХ Я ИСКЛЮЧИЛА ПУТЕМ ОБСЛЕДОВАНИЙ И УДАЛЕНИЕМ Ж.ПУЗЫРЯ.ЕСЛИ ЭТО ПОЗВОНОЧНИК ТО КАК ЛЕЧИТЬ.? помогите сил больше нет терпеть это!
Отвечает Медицинский консультант портала «сайт»:
Здравствуйте, Светлана! Заболевания позвоночника редко приводят к возникновению экстрасистолии. Гораздо более вероятными причинами появления экстрасистол являются заболевания миокарда (сердечной мышцы), поражение проводящей системы сердца, а также стрессы, злоупотребление алкоголем, кофеином, табачными изделиями. Поскольку Вы не являетесь специалистом в области диагностики и лечения кардиологических заболеваний, советуем Вам предоставить выявление причины развития экстрасистолии квалифицированному кардиологу. Именно с кардиологом Вы должны обсудить свои подозрения о влиянии заболевания позвоночника на появление сердечной аритмии – врач выскажет Вам свои соображения на этот счет при личной встрече. Берегите здоровье!
Спрашивает Ирина:
Здравствуйте, помогите мне разобраться! У меня беременность 32 недели, доктор мне поставила диагноз желудочковая экстрасистолия и дала направление в стационар. На сколько опасен такой диагноз для меня и моего малыша? Я действительно нуждаюсь в госпитализации?
Отвечает Медицинский консультант портала «сайт»:
Уважаемая Ирина! Чтобы делать выводы о характере экстрасистол, нужновидеть в целом Вашу кардиограмму и, как минимум, послушать сердцефонендоскопом, поэтому я не могу делать никаких выводов. Но если Вашдоктор дал направление, а срок уже большой(что и так увеличиваетнагрузку на сердце), лучше перестраховаться и понаблюдаться какое-товремя в стационаре.
Спрашивает Виктория:
Добрый день..беспокоят боли в груди отдаю в спину, в 2003 была операция по ОАП,наблюдаюсь в диспансере говорила о своих симптомах,врач гвооритт это нервное ничего,было такое что поднималась на 3 этаж началось сильно биться сердце и боль в груди вызвали скорую параксизмальная тахикардия,делала в апреле холтер и Экг показывало синусовую аритмию и несколько эксттасистол...решила обраться туда где делали операцию,сделали ЭХО-норма (только раньше выявляли ПМК 1 ст странно почему сейчас не сказали) и ЭКГ синусовая тахикардия, холтер правильный синусовый ритм со средней чсс 89 в мин,33 минуты синусовой тахикардии с чсс до 153 в мин на фоне физич и эмоц нагрузки.минимальная чсс в период ночного сна.
эктопическая активность минимальна в допустимых пределах относительно регулярне эпизоды синусовой аритмии.
в состоянии покоя эпизоды элевации сегмента ST по типу синрома ранней реполяризации желудочков.на фоне физ и эмоц нагрузки 120-150 чсс отмечено неск эпизодов косовосходящей депрессии сегмента ST до - 190 мкВ в отведении СМ 6 и горизонтальной деперсии сегмента ST до -213 мкВ с инверсией зубца Т в отведении IS сопровожд неприятными ощущения в груди. данные изменения можно расценивать как снижение кровоснабжения в области передне боковой и задней стенок миокарда.я в шоке у меня что в 21 ишемическая болезнь сердца?? самое макс ST было когда я бегала 7 минут на велосипеде тренажере дома. делала ЭКГ с нагрузкой 20 приседаний синусовы ритм тахикардия 104 . полувертикальное положение.умереннеы нарушения реполяризации нижней боковой стенки ЛЖ htfrwbz миокарда на нагрзку адекватная ЧСС 124 в мин через 5 минут ЧСс 112 в минуту...просто кто гвоорит что это связано с ишемией.кто что невралгия и остеохондроз у меня шейный второй степени..но я устала от каждодневынх болей то там то там..иногда давление поднмиается максиму до 140 на 100 но все же......скоро мне предстоит диагностическая миниоперации фертилоскопия хотела бы узнать можно ли делать общий наркоз.Спасибо заранее
Отвечает Лишневская Виктория Юрьевна:
Добрый день. То, что Вы описываете, если его расшифровывал грамотный врач, заслуживает внимания. К сожалению, болезни сердца молодеют. Но такие изменения на экг могут быть и при вегето-сосудистой дистонии и нарушениям метаболизма миокарда. Но лучше перестраховаться - дообследоваться (тредмил-тест, проба с эргометрином для исключения спазма коронарных сосудов).
Спрашивает Лариса Николаевна:
Здравствуйте, уважаемый доктор. Мой возраст 66лет. В2011 году был поставлен диагноз: гипертоническая болезнь 2 ст. и тахикардия. Принимаю на постоянной основе коронал 5мг 1/4 таб. утром и нормодипин 5 мг 1/2 таб. вечером.Давление и пульс держится в норме. Некоторое время назад стали появляться нарушения ритма сердца. После посещения кардиолога был поставлен диагноз(согласно моих жалоб) параксизмальная фибрилляция предсердий, неусточивые пароксизмы гемодинамически значимые и выписаны лекарства: этацизин 50 мг. 1/2таб. 3 раза в день и омакор 1 таб. утром. и пройти эхокг, холтер экг. Начала пить лекарство, а через 2 недели прошла рекомендуемые обследования. После приёма лекарств появились побочные явления: проблемы с животом, и сердце стало сильно дёргать(такое ощущение бывает, когда нарывает рана). Результаты холтерского мониторирования экг: ЗА ПЕРИОД МОНИТОРИРОВАНИЯ НАБЛЮДАЛСЯ СИНУСОВЫЙ РИТМ С ЧСС МИН.=55УД\МИН, ЧСС МАКС. =117 УД. МИН. ЦИРКАДНЫЙ ИНДЕКС 1.2. ВЫЯВЛЕНЫ:ОДИНОЧНЫЕ ЖЕЛУДОЧКОВЫЕ ЭКСТРАСИСТОЛЫ(37), ИНОГДА ИНТЕРПОЛИРОВАННЫЕ.ИЗМЕНЕНИЙ СЕГМЕНТА STНЕТ. ПАУЗ И ЗНАЧИМОГО УВЕЛИЧЕНИЯ ИНТЕРВАЛА QT НЕ ВЫЯВЛЕНО. ЗАКЛЮЧЕНИЕ ЭХОКАРДИОГРАФИИ:АТЕРОСКЛЕРОЗ АОРТЫ, СТВОРОК АОРТАЛЬНОГО И МИТРАЛЬНОГО КЛАПАНОВ. ПОЛОСТИ СЕРДЦА НЕ РАСШИРЕНЫ. СИСТОЛИЧЕСКАЯ ФУНКЦИЯ СОХРАНЕНА. ДИАСТОЛИЧЕСКАЯ ДИСФУНКЦИЯ ПО 1 ТИПУ. ЭКСЦЕНТРИЧЕСКАЯ ГЛЖ. НЕДОСТАТОЧНОСТЬ МК 0-1, ТК 0-1, ЛК 0-1. РАССЛОЕНИЕ ЛИСТКОВ ПЕРИКАРДА ПО ПЕРЕДНЕЙ ИЗАДНЕЙ СТЕНКЕ ДО 5 ММ., БОКОВОЙ ДО 8 ММ. ВОПРОС: НАДО ЛИ МНЕ ПРИНИМАТЬ ЛЕКАРСТВА, НАЗНАЧЕННЫЕ КАРДИОЛОГОМ, И НАСКОЛЬКО ЭТО СЕРЬЁЗНО? БЛАГОДАРЮ ЗА ОТВЕТ.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Если есть гипертоническая болезнь и приступы мерцательной аритмии, то медикаментозное лечение с Вами на всю жизнь. Дозы гипотензивных препаратов подбираются сугубо индивидуально. Противоаритмические препараты принимаются постоянно, дозы обычно также индивидуальны, но тут меньше вариантов выбора. Этацизин при необходимости (побочные эффекты) может быть заменён пропафеноном, это препарат той же группы и эффективности. Дозы этацизина обычно не 25, а 50 мг 3-4 р/сут. И нужно рассмотреть возможность постоянного приёма антикоагулянтов - противосвёртывающих препаратов (варфарин, Ксарелто или прадакса) - для предупреждения самого грозного осложнения мерцательной аритмии - тромбоэмболического инсульта.
Спрашивает вова:
Частая желудочковая экстрасистолия
Отвечает Медицинский консультант портала «сайт»:
Здравствуйте! Нормой считается наличие не более 5 экстрасистол в минуту. Причем частота экстрасистол определяется не по субъективным ощущениям, а по результатам холтеровского мониторирования (ЭКГ снимается в течение суток в режиме обычной жизнедеятельности, а потом расшифровывается). Более частое появление экстрасистол однозначно считается признаком аритмии – нарушения сердечного ритма. Причины аритмии могут быть самыми разнообразными: нейроциркуляторная дистония (НЦД), ревматизм, миокардит, пороки сердца, кардиомиопатии, ишемическая болезнь сердца и т.д. Всегда важно определить вид экстрасистолии, ее причину и обязательно проводить лечение основного заболевания, вызвавшего нарушение ритма. Будьте здоровы!
Спрашивает Светлана:
Здравствуйте, у меня вопрос следующего содержания:через какой период времени необходимо принимать антиаритмические препараты? По результатам холтера было выявлено 35176 одиночных и 8 парных желудочковых экстрасистол, средняя ЧСС 89, после приёма этацизина (1/2*2раза) в течении 3-х недель кол-во экстрасистол упало до 4750, через 2.5 месяца опять выросло до 22975 одиночных, 350 парных. Рез-ты ЭхоКГ: ПМК(3мм), доп. хорда в левом желудочке. Щитовидка в норме. Последние полгода сердечко стало ныть и покалывоть, иногда чувствую удары и потягивает левое плечо, а по врачам ходить уже надоело.Поэтому, могу ли я периодически сама принимать лекарства,как долго и через какой промежуток времени? P.S. 30 лет, рост 170, вес 67.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Антиаритмические препараты действуют только тот период времени, пока находятся в организме, после их выведения действие заканчивается. Так что в Вашем случае периодический прием достаточно бессмысленный. Другой вопрос, насколько эти экстрасистолы опасны и их нужно лечить - это решать должен кардиолог с учетом всех данных Вашего обследования.
Спрашивает николай ярмоцик:
Здравствуйте.Мне 24 года.Профессионально занимаюсь спортом(Триатлоном) уже 12 лет.(Триатлон-вид спорта на выносливость.Плавание,велосипедный спорт и бег).В апреле 2009 -при прохождении мед.осмотра были обнаружены экстрасистолы на ЭКГ.Назначили холтермониторирование,которое показало 1024 экстрасистолы за сутки.Принимал магний,тренировки снизились в объёме на 30%,убрали интенсивность.К концу мая 2009 возобновил тренировки в полном объёме,начал набирать спортивную форму,неплохо выступал в соревнованиях.Сезон закончился в ноябре,после мед.осмотра и ЭКГ назначили милдронат,витамины,магний.А после холтермониторирования показало уже 9120 экстрасистолы за сутки.Начал новый подготовительный сезон в декабре 2009,экстрасистолы ощущаю.Врачи же говорят о спорте забыть,лишь оздоровительная физкультура.Как поступить?Результаты холтер могу выслать,если сможете помочь.И неужели нет других препаратов от экстрасистолии,кроме магния,панангина и милдроната.Спасибо.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. На самом деле, экстрасистолия не является заболеванием, это всего лишь внеочередное сокращение сердца. Перечисленные препараты не лечат вообще, и экстрасистолию в частности. А спорт, особенно профессиональный, никого еще здоровым не сделал. Снизите нагрузки - станет меньше экстрасистол. Начнете лечиться антиаритмиками - может стать еще хуже.
Спрашивает Саша:
Здравствуйте мне 22 года рост 190 вес 102 кг. Недавно делал суточный мониторинг сердца. Можно ли мне заниматься спортом или нет??(если да то каким)
Вот заключение:
Отмечены синусовый ритм, синусовая аритмия,циркадный индекс 1,44 (увеличен),днем приобладала тахикардия.
Минимальная ЧСС 47 уд. в мин.- в 07.01. (сон)
Максимальная ЧСС в мин. – в 18.22 (подъем по лестнице)
Отмечены 3 суправентикулярные экстрасистолы.
Наблюдались 52 полиморфные желудочковые экстрасистолы, в т.ч. парные, сливные комплексы, поздние, тригеминия.
Выявлена неполная блокада правой ножки п.Гиса.
Наблюдалось 6 эпизодов косонисходящей депрессии сегмента ST на 1 канале, прод.
1 -3,30 мин., на фоне син.тахикардии,во время физ. нагрузки, 1,6 мм., что может быть обусловлено особенностями проводимости и влиянием гипетсимпатикотонии.
Отвечает Крапивнер Марина Михайловна:
Людмила, с большей вероятностью экстрасистолия у Вас связана с патологией сердца. Поэтому Вам необходимо исключить некардиальные причины. Для этого и делается ФГДС. Согласна, это не самая приятная процедура, но, в крайнем случае, ее можно сделать под общей анестезией. Рентгенография желудка, даже с проведением функциональных проб, не всегда может заменить гастроскопию. Кроме того Вам обходимо сделать УЗИ ОБП. Если есть нарушения менструального цикла, необходимо показаться гинекологу. Консультация вертебролога и/или невропатолога тоже имеет смысл. Антииаритмические препараты в Вашей ситуации принимают при плохой субъективной переносимости экстрасистол или при большом количестве экстрасистол (больше 1%).
Попробуйте измерит пульс во время волнения и во время спокойствия.
Первое - это принимайте панангин по 1т 2 раза в день в течении 10-ти дней. Если у вас ВСД то неплохо помогает настойка Пустырника.
В следующем письме опишите что вас беспокоит, как у вас держится пульс, есть ли у близких родственников сердечно-сосудистые заболевания, в каком вы возрасте (климакс влияет на с.с.с) и.т.
В общем у вас ничего серьезного нет.
Спрашивает ольга:
Мне 34 года.очень сильно мучаюсь с аритмией.делала холтерское мониторирование вот результаты: зарегистрированы одиночная экстрасистолия:всего 1032,днем 407,а ночью 625 .диагноз- желудочковая экстрасистолия,бигеминия-1 градация по лауну.подскажите насколько это опасно,а то я от этого вообще потеряла покой,очень боюсь что это может привести к чему то страшному.пожалуйсто помогите скажите как вылечиться от этого,а то уж очень неприятные ощущения.и скажите пожалуйст это значит у меня больное сердце? я делала много раз экг -говорят что все нормально,хотя меня мучают постоянные боли в сердце,такого острого характера болит между грудей,боль носит нарастающей характер и длиться день а то и два,вот не пойму сердечная эта боль или может позвоночник?.очень не хочется верить что у меня больное сердце,т,к 5 лет назад умер муж от сердца,теперь у меня постоянный страх смерти,скажите желудочковые экстрасистолы могут быть смертельны?у меня также пролапс минтрального клапана,и чем вообще можно облегчить состояние
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Боль Ваша, вероятнее всего, не связана с сердцем, обследуйте позвоночник. Экстрасистолия тоже не представляет никакой угрозы Вашей жизни, да и в лечении, скорее всего, не нуждается. А вот поискать ее причину имеет смысл - это могут быть хронические болезни других органов - желчного пузыря, легких и т.д. Сделайте УЗИ сердца.
Смотреть видео по теме







Добавить комментарий