Заболевания сердца всегда сопровождаются повышенной тревожностью больного за собственное здоровье. Ведь этот орган – главный мотор в человеческом организме, от которого зависит жизнь и общее самочувствие. Одним из распространенных на сегодняшний день диагнозов, устанавливаемых докторами, является аритмия сердца. Развивается недуг вследствие органического поражения сердечной мышцы, проявляется нестабильной работой, нарушением силы и частоты сердечных ударов. Для этой патологии характерно неравномерное сокращение миокарда и любые расстройства ритма сердцебиения.
Что может вызвать недуг?
Сбои работы сердца и сосудов происходят по многим причинам. Провоцировать начало болезни могут сопутствующие патологии других органов и систем, внешние факторы, неправильный образ жизни. Выделяют три вида причин, вызывающих развитие аритмии:
- Экстракардиальный фактор. Сюда входят эмоциональные и физические перегрузки, влияние медикаментозных препаратов, злоупотребление вредными привычками. Гиперфункция щитовидной железы, различные поражения центральной нервной системы. Обезвоживание, расстройства функций вегетативной нервной системы, травмы, генетическая предрасположенность, укусы насекомых.
Аритмия сердца - это нарушение сердечного ритма при инфаркте миокарда, пороках сердца, нарушении функции вегетативной нервной системы
- Кардиальные причины. К ним относят сердечную недостаточность, ишемическую болезнь сердца, гипертензию. Пороки сердца различной этиологии, инфекционный и неинфекционный миокардит, анестезия при хирургических вмешательствах и диагностических мероприятиях на сердце, возрастные дегенеративные процессы в мышце важного органа.
- Идеопатические факторы. Развитие заболевания происходит без установленной причины.
Нельзя игнорировать опасные сигналы организма. При первых признаках сбоев в работе сердечно-сосудистой системы обратитесь к доктору, который поможет выяснить причину развития недуга, подберет адекватную терапию.
Разновидность аритмий
По характеру клинические проявления сбоев работы сердца подразделяют на постоянные и преходящие. Проявляется недуг в острой и хронической формах. Все аритмии, объединенные в общую классификацию по международным стандартам, незначительно различаются симптоматикой. Некоторые виды заболевания опасны для жизни, несут смертельную угрозу. По общепринятой классификации болезнь разделяют на такие разновидности:
- Экстрасистолы. При этом виде заболевания нет определенной очередности сокращений, и начинаются они из желудочков или предсердий. Тогда как в нормальном состоянии они происходят из синусного узла. Часто заболевание проходит без видимых признаков и жалоб у большинства людей. Характерными признаками болезни считают преждевременные сокращения сердца, сопровождающиеся повышенной тревожностью, замиранием либо сильным толчком сердца, нехваткой воздуха. К симптомам необходимо относиться с большой серьезностью, дабы не допустить кислородного голодания мозга и развития стенокардии.
Если сердце в состоянии покоя начинает биться с большой скоростью, да ещё и в неправильном ритме, значит можно заподозрить мерцательную аритмию
- Мерцательная аритмия или предсердная фибрилляция. Часто развивается вследствие ишемической болезни миокарда. Причиной начала патологии могут также стать болезни щитовидной железы. Для этого вида недуга характерны следующие симптомы: нарушения интенсивности, ритмических сокращений миокарда, состояние обморока, нехватка воздуха, одышка, повышенная тревожность, страх, болевые ощущения в груди. Часто мерцательные приступы проходят самостоятельно без медикаментозной терапии. При длительных пароксизмах, длящихся неделями, необходимо обратиться к доктору.
- Желудочковая тахикардия. Характеризуется ускорением ритма сокращений миокарда, берущих начало из желудочков. Такая тахикардия ведет к неполному кровенаполнению органа, что приводит к снижению объема выталкиваемой крови. Заболевание проходит в тяжелой форме. Бывает в нестойкой и стойкой форме, при которой возможна внезапная остановка кровотока.
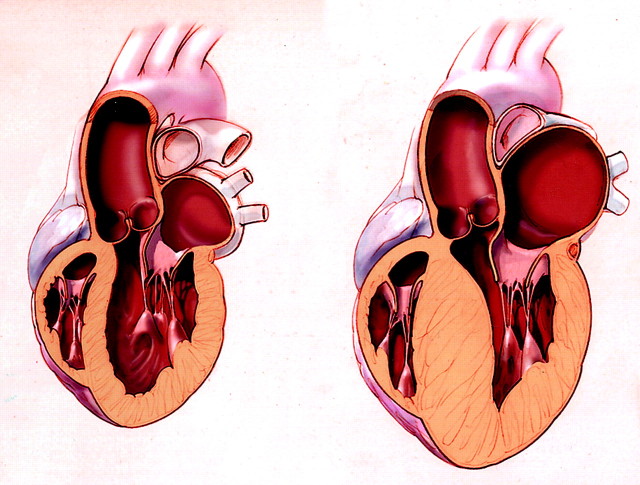
Мерцательная аритмия чаще всего может возникнуть при тяжелых сердечных заболеваниях и значительно реже при функциональных нарушениях
- . Патологии характерны скоординированные сокращения сердца, но через неравные промежутки времени. Опасности развития осложнений не несет, но может быть сопутствующим симптомом патологий и сердечной недостаточности. Развивается вследствие злоупотребления алкоголем и никотином. Может быть последствием некоторых физиологических состояний (переедание, чрезмерные физические нагрузки, реакция на интимную близость).
- Блокада миокарда. Характеризуется полной остановкой или замедлением проходимости импульсов в сердечно-сосудистой системе. Развитию недуга ведут сопутствующие патологии сердца. Выраженными симптомами блокады сердца считают судороги, периодическое пропадание пульса, состояние подавленности, снижение работоспособности.
- Желудочковая фибрилляция. Характерны непрерывные, разлаженные импульсные потоки, идущие из желудочков и вызывающие фибрилляцию. Это ведет к неправильному сокращению желудочков, способствуя нарушению перекачивания крови по телу. Это состояние крайне опасно для жизни и требует немедленных реанимационных мероприятий. Характерным симптомом трепетания желудочков является частота сокращений в 300 ударов в минуту. Миокард в таком случае не выполняет полноценно своих функций, вследствие чего прекращается кровообращение. Наступает клиническая смерть, зрачки не реагируют на свет, пульс и дыхание пропадают, кожа становится синюшной.

Мерцательную аритмию можно заподозрить у больного с тиреотоксикозом, если у него усиливается одышка, появляется бледность кожных покровов, склонность к потере сознания
- Трепетание предсердий. Характерный симптом – частота сокращений миокарда 400 ударов в минуту, сильная пульсация вен на шее. Проявляется учащенным ритмом миокарда, гипотензией, головокружением, обморочным состоянием.
- Дисфункция синусового узла.Характеризуется нарушением ритма, возникающего из-за прекращения или дисфункций автоматизма в синусовом узле предсердий. Провоцируется недуг другими опасными патологиями сердца. Часто такая аритмия проходит бессимптомно. Иногда проявляется ухудшением памяти, судорогами, обмороками.
Опасность хирургического вмешательства под действием наркоза
Все эти факторы становятся еще опасней, если предстоит оперативное лечение. Ведь использование наркоза при аритмиях крайне нежелательно. Анестезия при патологиях миокарда, сопровождается риском развития осложнений. Его определяют с помощью специальных индексов, учитывающих влияние факторов опасности. Сумма баллов, получающаяся при сложении оценок, соответствующих каждому из пунктов риска, определяет риск развития после оперативных осложнений.
Решение по применению общего наркоза или полной анестезии принимает анестезиолог после тщательного изучения истории болезни и данных исследований пациента
В случае невысоких показателей, оперативное лечение проводят в полной мере, а вид наркоза подбирают в соответствии с обширностью операции. При синусной аритмии сердца хирургические манипуляции под наркозом возможны после полного обследования и остаточного вердикта анестезиолога. В каждом отдельном случае доктор подбирает анестезию индивидуально. Осложнения от использования местного наркоза при сердечных патологиях появляются с частотой, как и у здоровых пациентов.
При среднем факторе риска выбирают менее травматичный метод оперативного вмешательства, но дающий полный лечебный эффект. Аритмия и общий наркоз в некоторых случаях совместимы. Доктор выбирает его вид от тяжести патологии, по жизненно важным показаниям. В других случаях возможна местная региональная анестезия.
Как предотвратить последствия?
Качественные средства для общей и местной анестезии выводятся из организма на протяжении суток, прекращая свое влияние на миокард. Повлиять на работу главного мотора организма могут осложнения, появляющиеся в процессе оперативного вмешательства. Подобное состояние диагностируется в период пребывания больного в стационаре. Поэтому адекватное лечение пациент получает вовремя.
Любое оперативное вмешательство – дополнительная травма для организма, поэтому при определении показаний к его проведению необходимо правильно соотносить риск осложнений, пользу от операции и тяжесть последствий при отказе от ее проведения. Анестезия при сопутствующих заболеваниях сердца сама по себе сопряжена с определенным риском осложнений, для оценки вероятности их развития используют специальные индексы, которые учитывают влияние факторов риска:
- ранний или поздний постинфарктный период-
- ИБС, стенокардия-
- нарушения ритма: экстрасистолия, мерцательная аритмия, бигеминия-
- повышенный или пониженный уровень артериального давления-
Пациенты с гипертонией входят в группу риска из-за возможных осложнений во время операции
- оперированный и не оперированный порок сердца-
- возраст, наличие сопутствующих заболеваний других систем и органов.
Каждому пункту в зависимости от выраженности и тяжести проявления нарушений присваивается определенное количество баллов, а по их сумме делают заключение о величине риска осложнений во время и после операции. Если риск невысок, возможно проведение оперативного вмешательства в полном объеме, а вид анестезии выбирают в соответствии с объемом предполагаемого вмешательства. Проблемы при проведении местной анестезии или наркоза у больных этой категории возникают не чаще, чем у здоровых пациентов.
Для определения показаний, выбора методики операции и обезболивания у пациентов с патологией сердца используется специальный индекс риска, который подсчитывается исходя из истории кардиологического заболевания после определения текущего состояния.
При среднем уровне риска сердечно-сосудистых осложнений выбирают наименее травматичную методику операции, с помощью которой можно добиться требуемого эффекта. У пациентов с ИБС и нарушениями ритма, особенно мерцательной аритмией, по возможности отдают предпочтение местной регионарной анестезии в сочетании с седацией, при пороках сердца этот вопрос решается индивидуально в зависимости от вида патологии. При высоком риске осложнений операции проводят исключительно по жизненным показаниям, в этом случае, как правило, используют общий наркоз.
Эндотрахеальный наркоз
Операции на органах дыхания, сердце и сосудах проводятся исключительно под общим эндотрахеальным наркозом, так как это единственный способ обезболивания, с помощью которого можно обеспечить адекватную анальгезию и поддержание витальных функций при подобных вмешательствах. Открытые полостные операции на брюшной полости проводятся также под общим наркозом, так как обеспечить хороший уровень обезболивания и миорелаксации на длительный период с помощью спинального или эпидурального блока без риска дополнительных осложнений невозможно.
При проведении лапароскопических операций, вмешательств на органах малого таза, промежности, на прямой кишке, нижних конечностях выбор анестезии проводят с учетом объема операции и вида сопутствующей патологии сердца. В процессе подготовки к плановой операции больной должен быть осмотрен анестезиологом заблаговременно. В этом случае он сможет назначить все необходимые исследования и консультации смежных специалистов после своего осмотра, а это дает возможность выбрать правильную методику и тактику местного обезболивания.
Подготовка к оперативному вмешательству под общим наркозом
Для подготовки к операции пациентам с сердечно-сосудистой патологией назначается расширенное обследование. Помимо ЭКГ назначают ЭхоКГ, УЗИ сердца, тесты с физической нагрузкой. Для пациентов с экстрасистолией, сердечной аритмией, особенно мерцательной ее формой, а также с клиническими проявлениями синусовой брадикардии необходимо проведение холтеровского суточного мониторирования. Помимо этого, регулярно измеряется артериальное давление и проводится весь комплекс лабораторных исследований, предусмотренных стандартной схемой.
Решение о прекращении приема препаратов для поддерживающей терапии принимает кардиолог совместно с лечащим врачом и анестезиологом, обычно поступают так:
- Нитропрепараты, адреноблокаторы и вазодилататоры, блокаторы кальциевых каналов принимают до самого дня операции. Сердечные гликозиды отменяют за несколько дней до нее, для поддержания сократительной способности сердца анестезиолог будет колоть внутривенно специальные препараты короткого действия-
- Антикоагулянты непрямого действия, которые обычно принимают пациенты после протезирования клапанов, стентирования или аортокоронарного шунтирования за 4-5 дней до операции заменяют на прямые (вводят гепарин, фраксипарин), чтобы легче было управлять гемостазом во время операции.
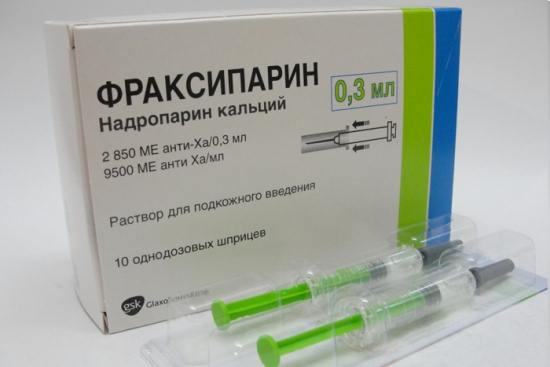
Антикоагулянтный препарат прямого действия
- Пациенты, прооперированные по поводу врожденных и приобретенных пороков клапанной системы сердца и имеющие эндопротезы, могут быть прооперированы только после профилактического курса антибактериальной терапии, это необходимо, чтобы предупредить развитие инфекционного эндокардита.
При наличии сердечной аритмии проводятся дополнительные лечебные мероприятия:
- При выявлении сердечной аритмии важно определить ее причину и принять меры по ее устранению. Она может быть вызвана ишемией участка миокарда, неправильным подбором препаратов или их побочным действием. Желудочковая экстрасистолия может быть связана с резким отказом от курения у больных с длительным его стажем.
- Мерцательная аритмия – относительное противопоказание к плановой операции. Проведение оперативного вмешательства возможно только при нормосистолической форме, то есть, когда сокращение желудочков, несмотря на неадекватную работу предсердий, происходит в «штатном» режиме. Если ритм при мерцательной аритмии невозможно восстановить с помощью применения антиаритмических препаратов, следует рассмотреть вопрос об установке временного водителя ритма.
Важно знать: подготовка к оперативному вмешательству для пациентов с заболеваниями сердечно-сосудистой системы включает обследование у кардиолога и коррекцию ранее рекомендованных назначений. Особенно внимательно обследуют пациентов с мерцательной аритмией.
Мужчина на консультации у кардиолога
Физиологическая синусовая брадикардия у тренированных лиц не оказывает негативного влияния на течение наркоза, при наличии клинических симптомов, это состояние требует коррекции или установки электрокардиостимулятора. Помимо этого, могут быть назначены дополнительные препараты для коррекции ритма при мерцательной аритмии и экстрасистолии, а также для улучшения коронарного кровообращения.
Особенности ведения общего наркоза при сердечно-сосудистой патологии
Независимо от метода обезболивания при наличии ИБС, стенокардии, сердечной аритмии, в том числе мерцательной и экстрасистолии, необходимо проведение постоянного кардиореспираторного мониторинга в течение всей операции. Регистрируется кардиограмма, измеряется пульс, артериальное давление и уровень насыщения крови кислородом. Это помогает вовремя распознать брадикардию, повышение или снижение артериального давления, а также гипоксию миокарда и назначить препараты, которые помогут восстановить работу сердца.
При проведении общего наркоза следует выбирать препараты с минимальным влиянием на гемодинамику. Чтобы минимизировать отрицательное влияние используют комбинированный наркоз. Для профилактики брадикардии в состав премедикации вводят холиноблокаторы (атропин).

Антихолинергичесий препарат для премедикации
Как наркоз может сказаться на работе сердца и как избавиться от последствий?
Современные препараты для наркоза и местного обезболивания полностью выводятся из организма в течение суток после наркоза и прекращают оказывать какое-либо воздействие на сердце. Повлиять на работу этого органа могут лишь интранаркозные осложнения: острые нарушения ритма и кровоснабжения миокарда, нарушение ритма дыхания и электролитного баланса во время операции. Такие осложнения диагностируются еще во время нахождения больного в стационаре, поэтому врач имеет возможность назначить адекватное лечение.
Уважаемые посетители портала!
Раздел «медицинских консультаций» приостанавливает свою работу.
В архиве медицинских консультаций за 13 лет есть большое количество подготовленных материалов, которыми Вы сможете воспользоваться.с уважением, редакция
Спрашивает Bear:
У меня аритмия следующего характера: сильный толчок сердца, отдающий в горло, а затем нормальный ритм. после этого толчка практически всегда бывает сильная отрыжка. Периодичность таких толчков разная, иногда они одиночные иногда повторяются несколько раз подряд, но бескокоят меня ежедневно.Бывает, что эти толчки сопровождаюся волной жара, слабостью (как будто потеряю сознание). эти приступы сопровождаются чувством страха я начинаю нервничать, и думаю, что тем самым провоцирую следующий приступ.Что это может быть и как с этим бороться??? Заранее благодарна за ответ.
Отвечает Саражин Константин Иванович:
Здравствуйте. Нужно определиться с природой аритмии для чего нужно провести суточный мониторинг ЭКГ по Холтеру, а после - выработать тактику лечения.
Отвечает Выхованюк Иван Васильевич:
Здравствуйте. Скорее всего у Вас экстрасистолическая аритмия. Чтобы выяснить возможную причину и определить тактику лечения необходимо дообследоваться - провести суточный монитор ЭКГ, сделать УЗИ сердца, сдать анализы и т.д.
Спрашивает владимир:
Здравствуйте! У меяя проблемы с сердцем начались три года назад.Мне 47 лет.Частые приступы замирания сердца,но обычно после курса лечения 2-2,5 месяца, 3-4 месяца чувствую себя нормально таблеток не принимаю.Но последнее лечение длится уже с конца ноября а улучшений нет. В февраледелал ВЭМ,эхо,Холтера.ВЭМ:синусовый регулярный ритм ЧСС68-75 нормальное положение ЭОС очаговая блокада правой ножки, начальная гипертрофия ЛЖ МЖП умеренный синдром ранней реполяризации желудочков,феномен CLC интервал0,11с,тест ИБС -ОТР.ТФН-высокая.ЭХО--уплотнение стенок аорты,минимальная митральная регугиртация,умеренное увеличение левого предсердия полости желудочков с учетом площади тепа нерасширены признаки начальной гипертрофииМЖП,сократимость миокарда удовлетворительная.ХОЛТЕР-пароксизм мерцательной аритмии,одинчная наджелудочковая в т.ч.председная экстрасистолия спредэктопическим интервалом от351 до742 средняя448 всего85 в среднем 4 в час,парная предсердная экстрасистолия с интервалом500 всего1.групповая предсердная экстрасистолия сЧСС от118до137 средняя127уд.в мин.всего2.одиночная желудочковая экстрасистолия с интервалом 320всего 1.Пароксизм фибриляции-трепетания предсердий(МА)сЧССот137до208ударов в мин.(в течении1минуты)всего1.Изменения ST-T.выполнеы 2ФН в виде подъема мощностью от 54до95(ср74)Вт Объем работы от 3450 до 103509 (СР6900)С ЧССот138 до159 (ср148)что составляет84-97%от максимальной для данного возраста. Субмаксимальная частота достигнута в 2 случаях.Меня интересует на сколько это серьезный диагноз -мерцательная аритмия и фибриляция-трепетание предсердий и какое лечение.Зараннее благодарю.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Мерцательная аритмия - диагноз серьезный и неприятный. требует постоянного лечения, ряда ограничений в жизни, регулярного наблюдения у врачей. Вам нужно исключить алкоголь, ограничить кофе, крепкий чай. Обследуйте щитовидную железу. Если есть гипертоническая болезнь, обязательно пить таблетки для нормализации АД. И - к кардиологу (грамотному).
Спрашивает Татьяна:
Здравствуйте. Мне 29 лет. Уже 2 месяца беспокоит выпадение пульса, особеннопосле физ нагрузки. Кардиограма экстрасистол не показала, органическихизменений нет. С моих слов оперебоях в сердце и жутком чувстве страха мненазначили бетаксолол, триметазидин, поливитамины и боярышник. Стоит липринимать эти препараты, на мой взгляд они достаточно серьезные или надопройти дополнительное обследование, если надо то какое. Спасибо.Здравствуйте. Если на ЭКГ не обнаружили нарушений ритма, то это ничего незначит. Для того, что бы убедится о характере нарушений ритма сердца,которые Вас беспокоят, необходимо провести холтеровское исследование и послеэтого выбрать метод лечения.
Отвечает Довгань Александр Михайлович:
Здравствуйте. Если на ЭКГ не обнаружили нарушений ритма, то это ничего не значит. Для того, что бы убедится о характере нарушений ритма сердца, которые Вас беспокоят, необходимо провести холтеровское исследование и после этого выбрать метод лечения.
Отвечает :
Здравствуйте! необходимо сделать холтеровское мониторирование, желательно в спец.клинике, и затем, на основании полученных результатов, принимать лекарственные препараты. Препараты Вам подобраны хорошие, но все таки необходимо дообследоваться.
Спрашивает Ольга:
Добрый вечер, Михаил Валентинович!
Случайно наткнулась на этот сайт и, конечно же, возникло желание задать вопрос специалисту, т.к. мой доктор ушел на пенсию и больше, к сожалению, не работает.
Летом 2007 года у меня появился кашель непонятной этиологии, через некоторое время я стала терять сознание. Участковый терапевт исключил возможность заболевания каких-либо органов, кроме сердца и головного мозга. В связи с чем мне было назначено полное обследование и сердца, и головного мозга.
Так как томография в Великом Новгороде сбыточная мечта далеко не любого желающего, то пришлось ждать два месяца.
Дабы время не терять, мне были назначены ЭКГ и УЗИ сердца, а также энцефалограмма ГМ.
ЭКГ выявила тахикардию, синдром ранней реполяризации, электролитные изменения.
УЗИ - наличие хорд и каких-то изменений (наследственное). По результатам УЗИ мне назначили монитор.
Вот выписка из дневника МН:
1. Динамика ЧСС без особенностей. Снижение ЧСС ночью - недостаточное.
2. За время обследования наблюдались следующие типы ритмов:
1) Синусовый ритм.
На фоне данного ритма с ЧСС от 54 до 132 (средняя 72)ударов в мин., продолжавшегося в течение всего времени наблюдения, зарегистрированы следующие виды аритмий:
а)Групповая наджелудочковая экстрасистолия с ЧСС 93 у/мин. Выделено фрагментов - 1.
б) Одиночная желудочковая экстрасистолия с предэктопическим интервалом от 460 до 523 (средний - 483) м/сек. Выделено фрагментов - 16.
Всего: 926. (от 0 до 435, в среднем - 98 в час). Днем: 92. (23 в час). Ночью: 834. (155 в час).
в) Группа из наджелудочковых и желудочковых экстрасистол (класс: 51, 52, 53) с ЧСС от 102 до 121 (средняя - 109) уд/мин. Выделено фрагментов - 8.
Всего: 8. (от 0 до 5, в среднем 1 в час). Днем: 0. Ночью: 8. (1 в час).
3. Изменения ST-T:
В отведении V4 средн. ST 71+-23.1, макс. 120, мин. -19 мкВ
В отведении Y средн. ST -2+-28.6, макс. 81, мин. -136 мкВ
В отведении V6 средн. ST -2+-29.9, макс. 77, мин. -113 мкВ.
В течение времени наблюдения выполнены 2 ФН в виде подъема по лестнице мощностью от 68 до 97 (ср. - 82) Вт. Объем выполненной работы от 990 до 1188 (ср. - 1089) кг*м с ЧСС от 132 до 156 (ср. - 144), что соответствует 72-85% (ср. - 79) от максимальной для данного возраста. Субмаксимальная ЧСС достигнута. Причина прекращения нагрузок: субмакс. ЧСС - 2 (100%). Толерантность к нагрузке - средняя.
Заключение: на фоне синусового ритма зарегистрированы частые желудочковые экстрасистолы, временами по типу бигемении, всего за сутки - 12745. Ишемических изменений ST-T не обнаружено.
Прошла курс лечения карвитолом.
Сейчас, спустя некоторое время, снова появился кашель, боль в области сердца (ощущения - клинок в сердце), отдает в левое плечо, замирание, нехватка воздуха (особенно ночью - просыпаюсь от ощущения невозможности дышать), иногда неполная потеря сознания (как бы происходит кратковременная утрата мыслительной деятельности, появляется головокружение, головных болей нет).
ЭКГ от 07.02.2012г. показало также блокаду правой ножки, АД на момент ЭКГ - 140/120 без головных болей.
Имевшиеся заболевания: пиелонефрит левой почки (без рецидивов с 2003 года), ВСД, гипотония (80/50 без головных болей) с 2000г. (послеродовая). В целом - здорова. Бабушка по линии матери страдала сердечной недостаточностью, умерла в возрасте 58 лет от обширного инфаркта (в момент сильной грозы). У младшего сына - проблемы с эвстахиевой заслонкой (удлинение от нормы в пять раз) с рождения - состоит под наблюдением.
Подскажите пожалуйста - чем можно облегчить проявляющиеся признаки?
Спасибо.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Вам нужна консультация в хорошем кардиоцентре. Нужно измерить давление в легочной артерии. Также нужно разобраться с групповыми желудочковыми экстрасистолами и причиной потерь сознания. Как вариант, есть такой диагностический прибор - имплантируемый регистратор сердечных событий. Он вшивается под кожу и в течение нескольких лет записывает кардиограмму. Когда наступает потеря сознания, больной активирует прибор нажатием кнопки на пульте (сразу после приступа) и идет к специалисту, который с помощью программатора считывает информацию из регистратора. Это дает возможность точно определить, связаны ли потери сознания с нарушениями ритма сердца. Эта информация критически важна для правильного лечения и прогноза.
Спрашивает светлана:
ЗДРАВСТВУЙТЕ! СВОИ ЭКСТРАСИСТОЛЫ СВЯЗЫВАЮ С ПОЗВОНОЧНИКОМ ПОТОМУ ЧТО ВСЕ ПРИЧИНЫ КОТОРЫЕ МОГЛИ-БЫ ПРОВОЦИРОВАТЬ ИХ Я ИСКЛЮЧИЛА ПУТЕМ ОБСЛЕДОВАНИЙ И УДАЛЕНИЕМ Ж.ПУЗЫРЯ.ЕСЛИ ЭТО ПОЗВОНОЧНИК ТО КАК ЛЕЧИТЬ.? помогите сил больше нет терпеть это!
Отвечает Медицинский консультант портала «сайт»:
Здравствуйте, Светлана! Заболевания позвоночника редко приводят к возникновению экстрасистолии. Гораздо более вероятными причинами появления экстрасистол являются заболевания миокарда (сердечной мышцы), поражение проводящей системы сердца, а также стрессы, злоупотребление алкоголем, кофеином, табачными изделиями. Поскольку Вы не являетесь специалистом в области диагностики и лечения кардиологических заболеваний, советуем Вам предоставить выявление причины развития экстрасистолии квалифицированному кардиологу. Именно с кардиологом Вы должны обсудить свои подозрения о влиянии заболевания позвоночника на появление сердечной аритмии – врач выскажет Вам свои соображения на этот счет при личной встрече. Берегите здоровье!
Спрашивает Ирина:
Здравствуйте, помогите мне разобраться! У меня беременность 32 недели, доктор мне поставила диагноз желудочковая экстрасистолия и дала направление в стационар. На сколько опасен такой диагноз для меня и моего малыша? Я действительно нуждаюсь в госпитализации?
Отвечает Медицинский консультант портала «сайт»:
Уважаемая Ирина! Чтобы делать выводы о характере экстрасистол, нужновидеть в целом Вашу кардиограмму и, как минимум, послушать сердцефонендоскопом, поэтому я не могу делать никаких выводов. Но если Вашдоктор дал направление, а срок уже большой(что и так увеличиваетнагрузку на сердце), лучше перестраховаться и понаблюдаться какое-товремя в стационаре.
Спрашивает Виктория:
Добрый день..беспокоят боли в груди отдаю в спину, в 2003 была операция по ОАП,наблюдаюсь в диспансере говорила о своих симптомах,врач гвооритт это нервное ничего,было такое что поднималась на 3 этаж началось сильно биться сердце и боль в груди вызвали скорую параксизмальная тахикардия,делала в апреле холтер и Экг показывало синусовую аритмию и несколько эксттасистол...решила обраться туда где делали операцию,сделали ЭХО-норма (только раньше выявляли ПМК 1 ст странно почему сейчас не сказали) и ЭКГ синусовая тахикардия, холтер правильный синусовый ритм со средней чсс 89 в мин,33 минуты синусовой тахикардии с чсс до 153 в мин на фоне физич и эмоц нагрузки.минимальная чсс в период ночного сна.
эктопическая активность минимальна в допустимых пределах относительно регулярне эпизоды синусовой аритмии.
в состоянии покоя эпизоды элевации сегмента ST по типу синрома ранней реполяризации желудочков.на фоне физ и эмоц нагрузки 120-150 чсс отмечено неск эпизодов косовосходящей депрессии сегмента ST до - 190 мкВ в отведении СМ 6 и горизонтальной деперсии сегмента ST до -213 мкВ с инверсией зубца Т в отведении IS сопровожд неприятными ощущения в груди. данные изменения можно расценивать как снижение кровоснабжения в области передне боковой и задней стенок миокарда.я в шоке у меня что в 21 ишемическая болезнь сердца?? самое макс ST было когда я бегала 7 минут на велосипеде тренажере дома. делала ЭКГ с нагрузкой 20 приседаний синусовы ритм тахикардия 104 . полувертикальное положение.умереннеы нарушения реполяризации нижней боковой стенки ЛЖ htfrwbz миокарда на нагрзку адекватная ЧСС 124 в мин через 5 минут ЧСс 112 в минуту...просто кто гвоорит что это связано с ишемией.кто что невралгия и остеохондроз у меня шейный второй степени..но я устала от каждодневынх болей то там то там..иногда давление поднмиается максиму до 140 на 100 но все же......скоро мне предстоит диагностическая миниоперации фертилоскопия хотела бы узнать можно ли делать общий наркоз.Спасибо заранее
Отвечает Лишневская Виктория Юрьевна:
Добрый день. То, что Вы описываете, если его расшифровывал грамотный врач, заслуживает внимания. К сожалению, болезни сердца молодеют. Но такие изменения на экг могут быть и при вегето-сосудистой дистонии и нарушениям метаболизма миокарда. Но лучше перестраховаться - дообследоваться (тредмил-тест, проба с эргометрином для исключения спазма коронарных сосудов).
Спрашивает Лариса Николаевна:
Здравствуйте, уважаемый доктор. Мой возраст 66лет. В2011 году был поставлен диагноз: гипертоническая болезнь 2 ст. и тахикардия. Принимаю на постоянной основе коронал 5мг 1/4 таб. утром и нормодипин 5 мг 1/2 таб. вечером.Давление и пульс держится в норме. Некоторое время назад стали появляться нарушения ритма сердца. После посещения кардиолога был поставлен диагноз(согласно моих жалоб) параксизмальная фибрилляция предсердий, неусточивые пароксизмы гемодинамически значимые и выписаны лекарства: этацизин 50 мг. 1/2таб. 3 раза в день и омакор 1 таб. утром. и пройти эхокг, холтер экг. Начала пить лекарство, а через 2 недели прошла рекомендуемые обследования. После приёма лекарств появились побочные явления: проблемы с животом, и сердце стало сильно дёргать(такое ощущение бывает, когда нарывает рана). Результаты холтерского мониторирования экг: ЗА ПЕРИОД МОНИТОРИРОВАНИЯ НАБЛЮДАЛСЯ СИНУСОВЫЙ РИТМ С ЧСС МИН.=55УД\МИН, ЧСС МАКС. =117 УД. МИН. ЦИРКАДНЫЙ ИНДЕКС 1.2. ВЫЯВЛЕНЫ:ОДИНОЧНЫЕ ЖЕЛУДОЧКОВЫЕ ЭКСТРАСИСТОЛЫ(37), ИНОГДА ИНТЕРПОЛИРОВАННЫЕ.ИЗМЕНЕНИЙ СЕГМЕНТА STНЕТ. ПАУЗ И ЗНАЧИМОГО УВЕЛИЧЕНИЯ ИНТЕРВАЛА QT НЕ ВЫЯВЛЕНО. ЗАКЛЮЧЕНИЕ ЭХОКАРДИОГРАФИИ:АТЕРОСКЛЕРОЗ АОРТЫ, СТВОРОК АОРТАЛЬНОГО И МИТРАЛЬНОГО КЛАПАНОВ. ПОЛОСТИ СЕРДЦА НЕ РАСШИРЕНЫ. СИСТОЛИЧЕСКАЯ ФУНКЦИЯ СОХРАНЕНА. ДИАСТОЛИЧЕСКАЯ ДИСФУНКЦИЯ ПО 1 ТИПУ. ЭКСЦЕНТРИЧЕСКАЯ ГЛЖ. НЕДОСТАТОЧНОСТЬ МК 0-1, ТК 0-1, ЛК 0-1. РАССЛОЕНИЕ ЛИСТКОВ ПЕРИКАРДА ПО ПЕРЕДНЕЙ ИЗАДНЕЙ СТЕНКЕ ДО 5 ММ., БОКОВОЙ ДО 8 ММ. ВОПРОС: НАДО ЛИ МНЕ ПРИНИМАТЬ ЛЕКАРСТВА, НАЗНАЧЕННЫЕ КАРДИОЛОГОМ, И НАСКОЛЬКО ЭТО СЕРЬЁЗНО? БЛАГОДАРЮ ЗА ОТВЕТ.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Если есть гипертоническая болезнь и приступы мерцательной аритмии, то медикаментозное лечение с Вами на всю жизнь. Дозы гипотензивных препаратов подбираются сугубо индивидуально. Противоаритмические препараты принимаются постоянно, дозы обычно также индивидуальны, но тут меньше вариантов выбора. Этацизин при необходимости (побочные эффекты) может быть заменён пропафеноном, это препарат той же группы и эффективности. Дозы этацизина обычно не 25, а 50 мг 3-4 р/сут. И нужно рассмотреть возможность постоянного приёма антикоагулянтов - противосвёртывающих препаратов (варфарин, Ксарелто или прадакса) - для предупреждения самого грозного осложнения мерцательной аритмии - тромбоэмболического инсульта.
Спрашивает вова:
Частая желудочковая экстрасистолия
Отвечает Медицинский консультант портала «сайт»:
Здравствуйте! Нормой считается наличие не более 5 экстрасистол в минуту. Причем частота экстрасистол определяется не по субъективным ощущениям, а по результатам холтеровского мониторирования (ЭКГ снимается в течение суток в режиме обычной жизнедеятельности, а потом расшифровывается). Более частое появление экстрасистол однозначно считается признаком аритмии – нарушения сердечного ритма. Причины аритмии могут быть самыми разнообразными: нейроциркуляторная дистония (НЦД), ревматизм, миокардит, пороки сердца, кардиомиопатии, ишемическая болезнь сердца и т.д. Всегда важно определить вид экстрасистолии, ее причину и обязательно проводить лечение основного заболевания, вызвавшего нарушение ритма. Будьте здоровы!
Спрашивает Светлана:
Здравствуйте, у меня вопрос следующего содержания:через какой период времени необходимо принимать антиаритмические препараты? По результатам холтера было выявлено 35176 одиночных и 8 парных желудочковых экстрасистол, средняя ЧСС 89, после приёма этацизина (1/2*2раза) в течении 3-х недель кол-во экстрасистол упало до 4750, через 2.5 месяца опять выросло до 22975 одиночных, 350 парных. Рез-ты ЭхоКГ: ПМК(3мм), доп. хорда в левом желудочке. Щитовидка в норме. Последние полгода сердечко стало ныть и покалывоть, иногда чувствую удары и потягивает левое плечо, а по врачам ходить уже надоело.Поэтому, могу ли я периодически сама принимать лекарства,как долго и через какой промежуток времени? P.S. 30 лет, рост 170, вес 67.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Антиаритмические препараты действуют только тот период времени, пока находятся в организме, после их выведения действие заканчивается. Так что в Вашем случае периодический прием достаточно бессмысленный. Другой вопрос, насколько эти экстрасистолы опасны и их нужно лечить - это решать должен кардиолог с учетом всех данных Вашего обследования.
Спрашивает николай ярмоцик:
Здравствуйте.Мне 24 года.Профессионально занимаюсь спортом(Триатлоном) уже 12 лет.(Триатлон-вид спорта на выносливость.Плавание,велосипедный спорт и бег).В апреле 2009 -при прохождении мед.осмотра были обнаружены экстрасистолы на ЭКГ.Назначили холтермониторирование,которое показало 1024 экстрасистолы за сутки.Принимал магний,тренировки снизились в объёме на 30%,убрали интенсивность.К концу мая 2009 возобновил тренировки в полном объёме,начал набирать спортивную форму,неплохо выступал в соревнованиях.Сезон закончился в ноябре,после мед.осмотра и ЭКГ назначили милдронат,витамины,магний.А после холтермониторирования показало уже 9120 экстрасистолы за сутки.Начал новый подготовительный сезон в декабре 2009,экстрасистолы ощущаю.Врачи же говорят о спорте забыть,лишь оздоровительная физкультура.Как поступить?Результаты холтер могу выслать,если сможете помочь.И неужели нет других препаратов от экстрасистолии,кроме магния,панангина и милдроната.Спасибо.
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. На самом деле, экстрасистолия не является заболеванием, это всего лишь внеочередное сокращение сердца. Перечисленные препараты не лечат вообще, и экстрасистолию в частности. А спорт, особенно профессиональный, никого еще здоровым не сделал. Снизите нагрузки - станет меньше экстрасистол. Начнете лечиться антиаритмиками - может стать еще хуже.
Спрашивает Саша:
Здравствуйте мне 22 года рост 190 вес 102 кг. Недавно делал суточный мониторинг сердца. Можно ли мне заниматься спортом или нет??(если да то каким)
Вот заключение:
Отмечены синусовый ритм, синусовая аритмия,циркадный индекс 1,44 (увеличен),днем приобладала тахикардия.
Минимальная ЧСС 47 уд. в мин.- в 07.01. (сон)
Максимальная ЧСС в мин. – в 18.22 (подъем по лестнице)
Отмечены 3 суправентикулярные экстрасистолы.
Наблюдались 52 полиморфные желудочковые экстрасистолы, в т.ч. парные, сливные комплексы, поздние, тригеминия.
Выявлена неполная блокада правой ножки п.Гиса.
Наблюдалось 6 эпизодов косонисходящей депрессии сегмента ST на 1 канале, прод.
1 -3,30 мин., на фоне син.тахикардии,во время физ. нагрузки, 1,6 мм., что может быть обусловлено особенностями проводимости и влиянием гипетсимпатикотонии.
Отвечает Крапивнер Марина Михайловна:
Людмила, с большей вероятностью экстрасистолия у Вас связана с патологией сердца. Поэтому Вам необходимо исключить некардиальные причины. Для этого и делается ФГДС. Согласна, это не самая приятная процедура, но, в крайнем случае, ее можно сделать под общей анестезией. Рентгенография желудка, даже с проведением функциональных проб, не всегда может заменить гастроскопию. Кроме того Вам обходимо сделать УЗИ ОБП. Если есть нарушения менструального цикла, необходимо показаться гинекологу. Консультация вертебролога и/или невропатолога тоже имеет смысл. Антииаритмические препараты в Вашей ситуации принимают при плохой субъективной переносимости экстрасистол или при большом количестве экстрасистол (больше 1%).
Попробуйте измерит пульс во время волнения и во время спокойствия.
Первое - это принимайте панангин по 1т 2 раза в день в течении 10-ти дней. Если у вас ВСД то неплохо помогает настойка Пустырника.
В следующем письме опишите что вас беспокоит, как у вас держится пульс, есть ли у близких родственников сердечно-сосудистые заболевания, в каком вы возрасте (климакс влияет на с.с.с) и.т.
В общем у вас ничего серьезного нет.
Спрашивает ольга:
Мне 34 года.очень сильно мучаюсь с аритмией.делала холтерское мониторирование вот результаты: зарегистрированы одиночная экстрасистолия:всего 1032,днем 407,а ночью 625 .диагноз- желудочковая экстрасистолия,бигеминия-1 градация по лауну.подскажите насколько это опасно,а то я от этого вообще потеряла покой,очень боюсь что это может привести к чему то страшному.пожалуйсто помогите скажите как вылечиться от этого,а то уж очень неприятные ощущения.и скажите пожалуйст это значит у меня больное сердце? я делала много раз экг -говорят что все нормально,хотя меня мучают постоянные боли в сердце,такого острого характера болит между грудей,боль носит нарастающей характер и длиться день а то и два,вот не пойму сердечная эта боль или может позвоночник?.очень не хочется верить что у меня больное сердце,т,к 5 лет назад умер муж от сердца,теперь у меня постоянный страх смерти,скажите желудочковые экстрасистолы могут быть смертельны?у меня также пролапс минтрального клапана,и чем вообще можно облегчить состояние
Отвечает Бугаёв Михаил Валентинович:
Здравствуйте. Боль Ваша, вероятнее всего, не связана с сердцем, обследуйте позвоночник. Экстрасистолия тоже не представляет никакой угрозы Вашей жизни, да и в лечении, скорее всего, не нуждается. А вот поискать ее причину имеет смысл - это могут быть хронические болезни других органов - желчного пузыря, легких и т.д. Сделайте УЗИ сердца.








Добавить комментарий