Анафилактический шок – стремительно развивающаяся реакция организма, возникающая чаще всего при повторном проникновении причинного аллергена в организм. Отмечается неуклонный рост пациентов с установленной анафилаксией, в одном проценте случаев данная аллергическая реакция становится причиной летального исхода. У людей с высоким уровнем сенсибилизации анафилактическая реакция возникает, несмотря на количество аллергена и путь его попадания в организм. Но большая доза раздражителя может увеличить продолжительность и тяжесть течения шока.
Симптомы анафилактического шока
В развитии анафилактического шока выделяется три периода:
Период предвестников и разгара анафилаксии занимает от 20-30 секунд до 5-6 часов после поступления аллергена в организм.
Есть несколько вариантов течения анафилаксии:
- Молниеносное или злокачественное течение приводит к быстрому возникновению дыхательной и сердечной недостаточности. В 90% случаев исход такого варианта анафилаксии – летальный исход.
- Затяжное течение. Развивается чаще всего при введении лекарств пролонгированного действия. При затяжной форме анафилаксии больной нуждается в интенсивной терапии на протяжении 3-7 дней.
- Абортивное, то есть склонное к самопрекращению. При таком течении анафилактический шок быстро купируется и не приводит к возникновению осложнений.
- Рецидивирующая форма болезни. Эпизоды шока повторяются неоднократно вследствие того, что аллерген не установлен и его поступление в организм продолжается.
При любом варианте шока больной нуждается в неотложной помощи и осмотре врача.
Первая помощь при анафилактическом шоке
При фиксировании у рядом находящегося человека симптомов анафилактического шока сразу же нужно вызвать бригаду скорой помощи.
До приезда медиков нужно самостоятельно оказывать неотложную помощь.
Алгоритм ее проведения:
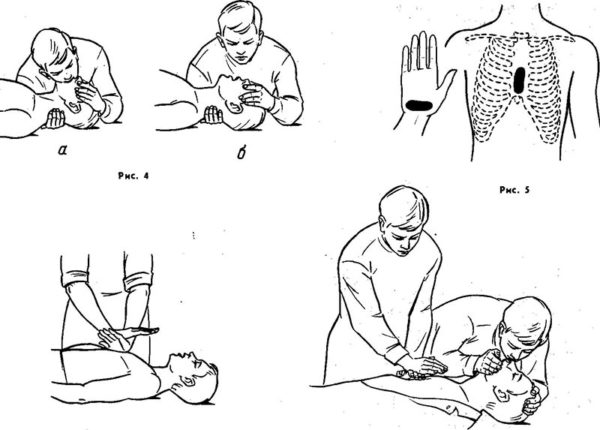
- Уложить человека с анафилаксией на ровную поверхность, под голеностопные суставы подложить валик, это обеспечит приток крови к головному мозгу-
- Голову во избежание аспирации при рвоте нужно повернуть набок. Если имеются зубные протезы, то их следует вынуть-
- Необходимо обеспечить доступ свежего воздуха в помещение, для этого открывают окна и двери-
- Стесняющую одежду нужно расстегнуть, особенно это касается воротников, брючных ремней.
Предотвратить дальнейшее впитывание аллергена, для этого:
При оказании помощи необходимо точно зафиксировать время развития анафилактического шока часы и минуты наложения жгута или давящей повязки. Медикам могут потребоваться и сведения о принимаемых пациентом лекарствах, о том, что он ел и пил до развития шока.
Неотложная помощь
Неотложную помощь с использованием специальных противошоковых мероприятий проводят только медработники.
Алгоритм неотложной медицинской помощи при анафилаксии обязательно в себя включает:
- Мониторинг основных функций организма, что подразумевает измерение пульса и АД, электрокардиографию, определение степени насыщаемости крови кислородом-
- Обеспечение беспрепятственного прохождения воздуха по дыхательным путям. Для этого изо рта удаляются рвотные массы, нижняя челюсть выводится вперед, при необходимости интубируется трахея. При отеке Квинке и спазмировании голосовой щели выполняется процедура под названием коникотомия. Суть ее проведения заключается в разрезе скальпелем гортани в том месте, где соединяются перстневидный и щитовидный хрящ. Манипуляция обеспечивает приток воздуха. В условиях стационара проводится трахеотомия – рассечение трахеальных колец-
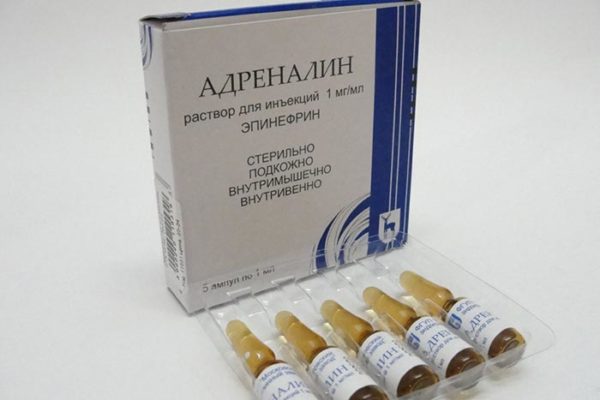
- Постановку Адреналина. 0,5 мл 0,1% адреналина вводят внутримышечно. Внутривенное введение осуществляют, если анафилактический шок является глубоким и при признаках клинической смерти. Для постановки инъекции в вену препарат следует развести, для этого к 1 мл Адреналина добавляют 10 мл физраствора, внутривенно ставят препарат медленно в течение нескольких минут. Также 3-5 мл разведенного Адреналина можно поставить и сублингвально, то есть под язык, в этом месте богатая кровеносная сеть, за счет чего лекарство быстро разносится по организму. Разведенный Адреналин используют и для обкалывания области инъекции или места укуса насекомого-
- Постановку глюкокортикостероидов. Противошоковыми свойствами обладает и Дексаметазон. Преднизолон взрослым пациентам вводится в количестве 90-120 мг, Дексаметазон в дозе 12-16 мг-
- Введение антигистаминов. В момент развития шока показано внутримышечное введение Димедрола, или Тавегила.
- Кислородные ингаляции. 40% увлажненный кислород подают больному со скоростью 4-7 литров за минуты.
- Улучшение дыхательной деятельности. Если фиксируются выраженные признаки дыхательной недостаточности, вводят метилксантины – самый популярный препарат 2,4% Эуфиллин. Вводят его внутривенно в количестве 5-10 мл-
- Для предотвращения остро протекающей сосудистой недостаточности назначают капельницы с кристаллоидными (Плазмалит, Стерофундин, Рингер) и коллоидными (Неоплазмажель, Гелофузин) растворами-
- Использование мочегонных препаратов для предотвращения отека легких и мозга. Назначают Миннитол, Торасемид, Фуросемид-
- Противосудорожное лечение при церебральном варианте протекания анафилактического шока. Судороги снимают введением 10-15 мл 25% Магния сульфата, 10 мл 20% Натрия оксибутирата или транквилизаторами – Седуксеном, Реланиумом, Сибазоном.
При тяжелых формах анафилаксии пациент должен получать стационарное лечение несколько дней.
Аптечка для оказания помощи при анафилактическом шоке
Состав аптечки, используемой для оказания помощи пациентам с анафилаксией, указан в специальной медицинской документации.
В настоящее время в государственных медучреждениях аптечка собирается в соответствии с изменениями от 2014 года.
В ее состав обязательно входит:
Аптечка для оказания помощи при анафилаксии по правилам обязательно должна находиться в стоматологическом, процедурном, хирургическом кабинете.
Крайне необходима она в стационарах, приемном покое, травмпунктах. Обязательно наличие противошоковой аптечки и в тех косметологических кабинетах, где ставят инъекции ботокса, проводят мезатерапию, делают тату и перманентный макияж.
Содержимое аптечки необходимо постоянно проверять, заменяя препараты с истекшим сроком годности. При использовании лекарств нужные лекарства докладывают в необходимом количестве.
Причины анафилактического шока
Развивается анафилактический шок под воздействием компонентов лекарственных препаратов, пищевых аллергенов, при укусах насекомых. К наиболее частым причинам анафилаксии относят несколько групп аллергенов.
Лекарственные препараты
Основные аллергенные для человека медикаменты:
- Антибиотики – группа пенициллинов, цефалоспоринов, сульфаниламиды и фторхинолоны-
- Препараты с гормонами – Прогестерон, Окситоцин, Инсулин-
- Контрастные препараты, используемые при проведении диагностических процедур. Анафилактический шок может развиться под воздействием йодосодержащих веществ, смеси с барием-
- Сыворотки. Наиболее аллергенными считаются противодифтерийная, противостолбнячная, антирабическая (используется для профилактики бешенства)-
- Вакцины – противотуберкулезная, от гепатита, противогриппозная-
- Ферменты. Анафилаксию может вызвать Стрептокиназа, Химотрипсин, Пепсин-
- Препараты-миорелаксанты – Норкурон, Тракриум, Сукцинилхолин-
- НПВП – Амидопирин, Анальгин-
- Кровезаменители. Анафилактический шок часто развивается при введении Реополиглюкина, Стабизола, Альбумина, Полиглюкина.
Насекомые и животные
Анафилаксия возникает:
- При укусах шершней, пчел, ос, комаров, муравьев-
- При укусах и контактах с продуктами жизнедеятельности мух, клопов, клещей, тараканов, клопов-
- При гельминтозах. Причиной анафилактического шока может быть заражение аскаридами, острицами, трихинеллами, токсокарами, власоглавами-
- При контакте с . Аллергены слюны остаются на шерсти собак, кроликов, котов, хомяков, морских свинок и на перьях уток, попугаев, кур, гусей.
ВАЖНО ЗНАТЬ: Возможна ли .
Растения
Как правило это:
- Полевые травы – пырей, полынь, амброзия, лебеда, одуванчики-
- Хвойные породы деревьев – пихта, сосна, ель, лиственница-
- Цветы – маргаритка, роза, лилия, гвоздика, орхидея-
- Лиственные породы деревьев – береза, тополь, лещина, клен, ясень-
- Культивируемые сорта растений – горчица, клевер, шалфей, подсолнечник, хмель, клещевина.
Продукты питания
Может вызвать анафилактический шок:
- Цитрусовые фрукты, яблоки, бананы, ягоды, сухофрукты-
- Молочная продукция и цельное молоко, говядина, яйца. В этих продуктах часто содержится белок, воспринимаемый иммунной системой человека как чужеродный-
- Морепродукты. Анафилаксия часто возникает при употреблении креветок, лангуста, крабов, скумбрии, тунца, раков-
- Злаковые культуры – кукуруза, бобовые, рис, рожь, пшеница-
- Овощи. Большое количество аллергенов содержится в плодах с красной окраской, картофеле, моркови, сельдереи-
- Добавки к пище – консерванты, ароматизаторы, красители-
- Шоколад, шампанское, красное вино.
Анафилактический шок нередко развивается и при использовании изделий из латекса, это могут быть перчатки, катетеры, одноразовый инструментарий.
Процессы, происходящие в организме
В развитии анафилаксии выделяют три последовательно сменяющие друг друга стадии:
- Иммунологическая стадия. Начинается с реакции специфического аллергена с уже имеющимися в тканях сенсибилизированного организма антителами-
- Патохимическая стадия. Проявляется высвобождением под воздействием комплекса антиген-антитело из базофилов крови и тучных клеток медиаторов воспаления. Это такие биологически активные вещества, как гистамин, серотонин, ацетилхолин, гепарин-
- Патофизиологическая стадия. Начинается сразу после выработки медиаторов воспаления – появляются все симптомы анафилаксии. Медиаторы воспаления вызывают спазм гладкой мускулатуры внутренних органов, замедляют свертывание крови, повышают проницаемость сосудистых стенок, снижают давление.
В большинстве случаев аллергические реакции возникают, если аллерген попал в организм повторно. При анафилактическом шоке это правило не действует – критическое состояние иногда развивается и при первом контакте с аллергенным веществом. Выраженной симптоматике анафилаксии чаще предшествуют ощущения мурашек, зуда и покалывания в лице, конечностях, жар по всему телу, ощущение тяжести в груди, абдоминальные и сердечные боли. Если в этот момент не начать оказывать помощь, то самочувствие ухудшается и у больного быстро развивается шок. В некоторых случаях предвестников анафилактического шока нет. Шок наступает сразу через несколько секунд после контакта с аллергеном – фиксируется потемнение в глазах, резкая слабость с шумом в ушах и потеря сознания. Именно при этом варианте анафилаксии трудно вовремя оказать требуемую помощь, с чем связано большое количество случаев летального исхода.
Факторы риска
В ходе обследования больных, перенесших анафилаксию, удалось установить, что аллергическая реакция немедленного типа чаще возникает у людей, в анамнезе которых есть:
- Бронхиальная астма-
- Аллергоринит-
- Экзема.
К факторам риска также относят:
- Возраст. У взрослых людей анафилаксия чаще возникает после введения антибиотиков, компонентов плазмы, анестетиков, реакция немедленного типа весьма вероятна и после укусов пчел. У детей анафилаксия преимущественно возникает на пищевые продукты-
- Способ проникновения аллергена в организм. Риск анафилаксии выше, а сам шок протекает тяжелее при внутривенном введении препаратов-
- Социальный статус. Замечено, что анафилактический шок чаще развивается у людей, имеющих высокий социально-экономический статус-
- Наличие в анамнезе анафилаксии. Если анафилактический шок уже был, то риск его повторного развития повышается в десятки раз.
Степень тяжести шокового состояния определяется по времени развития первых симптомов. Чем быстрее ухудшается самочувствие после контакта с аллергеном, тем тяжелее протекает анафилаксия. В трети зафиксированных случаев анафилаксия начинается дома, у четверти больных в кафе и ресторанах, в 15 % случаев симптомы шока начинаются на работе и в учебных заведениях. Летальный исход анафилактической реакции чаще фиксируется в подростковом возрасте. Это связано с тем, что подростки предпочитают питаться не дома, не обращают внимания на первые симптомы аллергии и не носят с собой лекарственные препараты.
Степень тяжести состояния
В анафилактическом шоке три степени тяжести:
- При легкой степени давление падает до 90/60 мм рт. ст., период предвестников продолжается от 10 до 15 минут, возможен кратковременный обморок. Легкая степень тяжести шока хорошо поддается правильно подобранному лечению-
- При средней степени тяжести давление фиксируется на уровне 60/40 мм. рт. ст, продолжительность периода предвестников 2-5 минут, потеря сознания может быть 10-20 минут, эффект от лечения замедленный-
- При тяжелом варианте течения анафилактического шока периода предвестников нет или он продолжается всего несколько секунд, обморок занимает 30 минут и больше, давление не определяется, эффект от лечения отсутствует.
Легкая степень тяжести анафилактического шока
Тяжелое течение
Шок развивается стремительно, что не дает описать больному свои жалобы окружающим людям. Через несколько секунд после взаимодействия с аллергеном развивается обморок. При осмотре отмечается резкое побледнение кожных покровов, выделение пенистой мокроты изо рта, распространенный цианоз, расширение зрачков, судороги, свистящее дыхание с длинным выдохом, сердце не прослушивается, давление не определяется, слабый пульс фиксируется только на крупных артериях. При такой форме анафилактического шока помощь с использованием противошоковых лекарств должна оказываться в первые минуты, иначе угасают все жизненно важные функции и наступает смерть.
Анафилактический шок может развиваться в пяти вариантах:
- Асфиктическая форма. На первый план в симптоматике шока выходят признаки дыхательной недостаточности – ощущение удушья, одышка, осиплость голоса. Нарастающий отек гортани приводит к полному прекращению дыхания-
- Абдоминальная форма в первую очередь проявляется болями в животе, по характеру они сходны с клиникой развития острого аппендицита или прободной язвы. Отмечается диарея, тошнота, рвота-
- Церебральная. Аллергическая реакция затрагивает мозговые оболочки, вызывая их отек. Это приводит к развитию не облегчающей самочувствие рвоты, судорог, ступора и комы-
- Гемодинамическая. Первый симптом – резкая боль в сердце, падение давления-
- Генерализованная или типичная форма анафилактического шока. Характеризуется общими проявлениями патологии и встречается в большинстве случаев.
Последствия
Анафилактический шок после купирования дыхательной и сердечно-сосудистой недостаточности вызывает быстро проходящие и отдаленные последствия.
Чаще всего на протяжении нескольких дней у больного сохраняется:
- Общая заторможенность-
- Слабость и вялость-
- Боли в мышцах и суставах-
- Периодический озноб-
- Одышка-
- Абдоминальные и сердечные боли-
- Тошнота.
В зависимости от преобладающих в период завершения шока симптомов подбирается лечение:
- Длительная гипотония купируется вазопрессорами – Мезатоном, Норадреналином, Дофамином-
- При сохраняющихся болях в сердце необходимо введение нитратов, антигипоксантов, кардиотрофиков-
- Для устранения головной боли и улучшения функции мозга назначают ноотропы и вазоактивные вещества-
- При возникновении инфильтратов на месте инъекций или укуса насекомого используют и средства с рассасывающим эффектом.
К поздним последствиям анафилаксии относят:
- Аллергический миокардит-
- Неврит-
- Гломерулонефрит-
- Вестибулопатии-
- Гепатит.
Все эти патологии могут стать причиной смерти больного.
Повторные контакты с причинным аллергеном могут стать причиной развития красной волчанки и узелкового периартериита.
Диагностика анафилактического шока
Благоприятный исход анафилактического шока во многом зависит от того, как быстро врач выставит правильный диагноз. Анафилактический шок сходен с некоторыми стремительно развивающимися патологиями, поэтому задача медработника заключается в тщательном сборе анамнеза, фиксировании всех изменений в самочувствии и в выявлении причинного аллергена.
После купирования анафилаксии и стабилизации самочувствия больному обязательно нужно пройти тщательное обследование.
Принципы профилактики
Разделяют первичную и вторичную профилактику анафилактического шока.
К первичной относят:
- Предотвращение контакта с аллергеном-
- Отказ от вредных привычек – токсикомании, табакокурения, наркотиков-
- Борьба с загрязнением окружающего пространства химикатами-
- Запрет на применение в пищевой промышленности ряда пищевых добавок – агар-агара, глутамата, биосульфитов, тартразина-
- Предотвращение назначения болеющим людям без необходимости лекарств из нескольких фармакологических групп одновременно.
Ранней диагностики и своевременной терапии шока способствует вторичная профилактика:
- Своевременное выявление и лечение экзем, поллинозов, атопических дерматитов-
- Аллергопробы на установление аллергена-
- Тщательный сбор аллергоанамнеза-
- Сведения о непереносимости медпрепаратов на титульном листе амбулаторной карты, истории болезни (препараты пишутся разборчиво, крупным почерком и красной пастой)-
- Пробы на чувствительность перед инъекционной постановкой лекарств-
- Наблюдение медработников за пациентом в течение получаса после инъекции.
Необходимо соблюдать и третичную профилактику, она снижает вероятность повторного развития анафилактического шока:
- Необходимо постоянно соблюдать правила личной гигиены-
- Требуется частая влажная уборка помещений, помогающая избавиться от пыли, клещей, шерсти животных-
- Проветривание комнат-
- Удаление из жилого помещения мягких игрушек, ковров, тяжелых штор, читайте -
- Нужно постоянно контролировать состав принимаемой пищи-
- В период цветения растений необходимо носить маски и защитные очки.
Минимизация анафилактического шока в медицинских учреждениях
Анафилактический шок, развивающийся в условиях медучреждений, в большинстве случаев можно предотвратить, для этого:
Анафилактический шок у детей
Распознать анафилаксию у маленького ребенка часто бывает сразу затруднительно. Дети не могут точно описать свое состояние и что их беспокоит. Обратить внимание можно на бледность, полуобморочное состояние, появление сыпи на теле, чихание, одышка, отечность глаз, зуд кожи.
С уверенностью о возникновении аллергической реакции немедленного типа можно говорить, если состояние ребенка резко ухудшилось:
- После введения вакцин и сывороток-
- После инъекционного введения лекарств или внутрикожной пробы при определении аллергенов-
- После укусов насекомых.
Вероятность возникновения анафилаксии многократно повышена у детей, имеющих в анамнезе различные виды аллергических реакций, крапивницу, бронхиальную астму, . Анафилаксию у детей нужно различать с заболеваниями, имеющими сходную симптоматику.
В приведенной ниже таблице приведены одинаковые и отличительные признаки самых распространенных патологий в детском возрасте.
| Патологии | Сходные с анафилактическим шоком симптомы | Отличительные признаки |
|---|---|---|
| Обморок |
|
|
| Приступ астмы |
|
|
| Эпилепсия |
|
|
В ожидании врача или скорой помощи ребенку помощь нужно начать оказывать самостоятельно:
Первая помощь, оказанная вовремя и правильно, на догоспитальном этапе во многих случаях спасает человеку жизнь.
Поэтому желательно каждому человеку знать, что такое анафилактический шок, какими симптомами он проявляется и что нужно делать до осмотра медработника.
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами один из опаснейших для жизни человека типов аллергической реакции, как – анафилактический шок, а также его симптомы, причины, виды, алгоритм оказания неотложной помощи, лечение и профилактику анафилактического шока.
Анафилактический шок – состояние, при котором помощь нужно оказывать немедленно!
Что такое анафилактический шок?
Анафилактический шок (анафилаксия) – острая, стремительно развивающаяся и смертельно опасная организма на аллерген.
Анафилактический шок является аллергической реакцией немедленного типа, чаще всего проявляющейся при повторном попадании аллергена в организм. Развитие анафилаксии настолько стремительное (от нескольких секунд до 5 часов с начала контакта с аллергеном), что при неправильном алгоритме неотложной помощи смерть может наступить уже буквально в течение 1 часа!
Как мы уже и отметили, анафилактического шок, по сути дела, является ответной сверхсильной (гиперергической) реакцией организма на попадание в него чужеродного вещества. При контакте аллергена с антителами, которые имеют функции защиты организма, вырабатываются специальные вещества – брадикинин, гистамин и серотонин, которые способствуют нарушению циркуляции крови, нарушению работы мышечной, дыхательной, пищеварительной и других систем организма. Из-за нарушения нормального тока крови, органы по всему телу недополучают необходимое питание – кислород, глюкозы, питательные вещества, происходит голодание, в т.ч. головного мозга. При этом падает , проявляется головокружения, может произойти потеря сознания.
Конечно, вышеописанные проявления не являются нормальной реакцией организма на аллерген. То, что наблюдается при анафилаксии, указывает на сбой в иммунной системе, поэтому после оказания неотложной помощи при анафилактическом шоке, терапия направлена и на нормализацию работы иммунитета.
По статистике, анафилаксия заканчивается летальным исходом в 10-20% случаев, если его причиной стало введение лекарственной препарата (лекарственная аллергия). Кроме того, из года в год, количество проявлений анафилактического шока растет. Это связано, прежде всего, с ухудшением общего состояния здоровья большого количества людей, низким качеством современных продуктов питания и легкомысленным применением медицинских препаратов без консультации врачей. Также статисты отмечают, что проявление анафилаксии больше замечено у женщин и молодых людей. Впервые же термин «Анафилактический шок» появился в научном мире в начале 20 столетия, когда его ввели в обиход 2 человека – Александр Безредка и Шарль Рише.
Анафилактический шок. МКБ
МКБ-10: T78.2, Т78.0, Т80.5, Т88.6-
МКБ-9: 995.0.
Причиной анафилактического шока может стать неимоверное количество различных аллергенов, поэтому отметим наиболее частые из них:
-
Укусы насекомых
-
Укусы животных
-
Продукты питания
 В связи с тем, что организм из-за различных ГМО продуктов недополучает необходимое количество витаминов и , а также замена многими людьми нормальной пищи – продуктами быстрого приготовления и другими , у многих людей наблюдаются различные нарушения в работе организма. Кроме того, все чаще наблюдается аллергия на различные продукты, при этом, около 30% аллергиков подвержены анафилаксии.
В связи с тем, что организм из-за различных ГМО продуктов недополучает необходимое количество витаминов и , а также замена многими людьми нормальной пищи – продуктами быстрого приготовления и другими , у многих людей наблюдаются различные нарушения в работе организма. Кроме того, все чаще наблюдается аллергия на различные продукты, при этом, около 30% аллергиков подвержены анафилаксии.
К продуктам питания повышенной аллергенности относят:
- орехи и их производные – арахис и арахисовое масло, миндаль, фундук, грецкий и др.-
- морепродукты – моллюски, крабы, некоторые виды рыбы-
- молочная продукция, яйца-
- ягоды и фрукты – цитрусовые, клубника, виноград , бананы, ананасы , гранат , малина, абрикосы, манго-
- другие продукты: помидоры, шоколад, зеленый горошек, .
Медицинские препараты
В связи со стремительным развитием средств массовой информации (СМИ), многие люди без консультации с лечащим врачом часто неразумно употребляют те или иные препараты, которые могут не только вылечить, но и значительно ухудшить состояние здоровья человека. Нужно понимать, что некоторые препараты назначаются только в комплексе с другими средствами, но все тонкости обычно расписывает врач на основании осмотра и тщательной диагностики пациента.
Рассмотрим медикаменты, которые несут в себе опасность развития анафилаксии:
Антибиотики, особенно пенициллинового («Ампициллин», «Бициллин», «Пенициллин») и тетрациклинового ряда, сульфаниламиды, « », «Стрептомицин» др. Статистика случаев развития анафилаксии составляет 1 к 5000.
Нестероидные противовоспалительные средства (НПВС) – «Аспирин», «Кетопрофен», « » и др. Статистика случаев развития анафилаксии составляет 1 к 1500.
Ингибиторы ангиотензин-превращающего фермента (АПФ), используемые при лечении гипертонической болезни – «Каптоприл», «Эналоприл» и др. Статистика случаев развития анафилаксии составляет 1 к 3000.
Анестетики, используемые при различных хирургических вмешательствах – «Кетамин», «Пропофол», «Тиопентал», «Галотан», «Севовлуран» и др. Статистика случаев развития анафилаксии составляет 1 к 10000.
Другие медицинские препараты: вакцины, сыворотки.
Контрастные вещества
Контрастные вещества вводятся в организм человека внутривенно, чтобы провести ряд радиологических исследований здоровья – , ангиографии и рентгеноскопии. Контрастные вещества буквально подсвечивают различные органы для более детальной диагностики. Статистика случаев развития анафилаксии составляет 1 к 10000.
Другие причины
Среди других причин анафилаксии можно также отметить – бытовая химия (прямой контакт и вдыхание паров), шерсть животных, вдыхание паров (духи, дезодоранты, лаки, краски, домашняя пыль), косметические средства (краски для волос, тушь, помада, пудра), искусственные материалы (латекс) и др.
Симптомы анафилактического шока
Признаки анафилактического шока могут проявиться уже через несколько секунд после контакта с аллергеном.
Первые симптомы анафилактического шока:
- , помутнение сознания-
- чувство жара в теле-
- судороги-
- учащенное сердцебиение-
- непроизвольное мочеиспускание, дефекация-
- сильный страх, паника-
- боль в груди-
- гиперемия, а также побледнение кожных покровов-
- повышенное потоотделение.
Среди других симптомов анафилактического шока различают:
- изменения кожных покровов – , сильный зуд, отек Квинке-
- нарушения дыхательной системы – одышка, удушье, отеки слизистых оболочек органов дыхания и спазмы в верхних дыхательных путях, чувство кома в горле-
- отеки лицевой части – глаз, губ, языка-
- расширенные зрачки-
- заложенность ушей
- нарушения вкусовой функции-
- повышенная тактильная чувствительность-
- посинение пальцев на руках и ногах-
Виды анафилактического шока
Анафилактический шок классифицируется следующим образом:
По течению:
- Легкое течение-
- Среднетяжелое течение-
- Тяжелое течение.
По клиническим проявлениям:
Типичный вариант. Общая симптоматика.
Гемодинамический вариант. Анафилаксия сопровождается нарушениями в работе преимущественно сердечно-сосудистой системы – боль в сердце, падение артериального давления, нарушения ритма работы сердца, нарушения кровяного тока. Гемодинамический вариант анафилаксии имеет 4 степени тяжести.
Асфиктический вариант. Анафилаксия сопровождается нарушениями в работе преимущественно дыхательной системы – нарушения дыхания, отеки дыхательных путей (горла, бронхов, легких), одышка.
Церебральный вариант. Анафилаксия сопровождается нарушениями в работе преимущественно центральной нервной системы (ЦНС) – страхи, отек головного мозга, головокружения, судороги, потеря сознания, остановка сердца и дыхания.
Абдоминальный вариант. Нарушения происходят преимущественно в брюшной области – боли живота, тошнота, рвота, самопроизвольное мочеиспускание и дефекация, отеки органов ЖКТ.
По характеру течения
- Острое злокачественное
- Доброкачественное
- Зятяжное
- Рецидивирующее
- Абортивное.
Диагностика анафилактического шока
Диагностика анафилактического шока, как правило, устанавливается по клинической картине. Полную диагностику проводят уже после оказания первой медицинской помощи, т.к. на счету буквально каждая секунда. Конечно же, если началась аллергическая реакция, желательно сообщить врачу, после чего она проявилась, а также, сколько минуло времени после контакта с аллергеном.
После неотложной помощи, детальная диагностика пациента включает в себя следующие исследования:
- аллергологический анамнез-
- кожные и аппликационные пробы (Patch-тест)-
- анализ крови на общий иммуноглобулин (IgE)-
- провокационные пробы.
Цель исследований – определить возбудителя аллергической реакции.

 Алгоритм действий при анафилактическом шоке включает в себя следующие пункты первой неотложной помощи (доврачебной):
Алгоритм действий при анафилактическом шоке включает в себя следующие пункты первой неотложной помощи (доврачебной):
- Необходимо немедленно прекратить контакт с аллергеном.
- Уложите пострадавшего, если есть возможность, таким образом, чтобы его голова оказалась ниже уровня ног, для этого под ноги можно что-нибудь подложить. Голову поверните на бок, чтобы в случае появления , человек не захлебнулся рвотными массами. Если у человека присутствует вставная челюсть, извлеките ее.
- Снимите с человека обтягивающую одежду, обеспечьте свободный доступ воздуха.
- Если аллергическое вещество было введено в конечность, наложите выше места инъекции жгут (на 25 минут), что будет препятствовать скорому распространению антигена по организму.
- Если артериальное давление не падает, дайте пострадавшему выпить антигистаминное средство: « », «Тавегил». Если есть возможность, введите их внутримышечно, что ускорит их действие.
- В уздечку языка (сублингвально) или внутримышечно введите 0,1% раствор адреналина. Доза для взрослых составляет 0,3-0,5 мл, детей — 0,05-0,1 мл/год жизни. Для введения адреналина внутривенно, его необходимо развести с физраствором, в пропорции 1:10, чтобы получился раствор адреналина 0,01%.
- Место инъекции также обколоть раствором адреналина, в дозировках для взрослых — 0,3-0,5 мл, детей — 0,1мл/год жизни, разведенных с 4,5 мл физраствора.
- Если Вы знаете место, куда попал аллерген (место укуса насекомого, инъекции и др.), приложите туда что-нибудь холодное. Отличным вариантом будет лед или охлажденная бутылка вода. Это замедлит процесс всасывания организмом аллергического вещества.
- Срочно вызовите врача. Замечательно будет, если кто-нибудь вызовет врача в самом начале, во время оказания неотложной помощи. Важно! При оказании первой помощи при анафилактическом шоке не забывайте.
- При остановке сердца начинайте делать искусственную вентиляцию легких.
Первая врачебная помощь при анафилактическом шоке
Следующие мероприятия предпринимают в том случае, если состояние пострадавшего не улучшается, а наоборот, ухудшается.
- Внутримышечно и внутривенно продолжают вводить раствор адреналина, в дозировках взрослым — 0,3-0,5 мл, детям — 0,05-0,1 мл/год жизни. Периодичность инъекций – 5-10 минут. Доза может быть повышена, если артериальное давление продолжает падать, и клинические проявления усиливаться. Однократная доза 0,1% раствора адреналина не должна превышать 2 мл.
- Если уровень артериального давления не нормализуется, необходимо начать внутривенно капельно вводить 0,2% норадреналин («Дофамин», «Мезатон»), в дозе 1,0-2,0 мл на 500 мл 5% раствора глюкозы. Вместо глюкозы можно использовать физраствор.
- Внутривенно вводят глюкокортикостероиды:
- «Дексаметазон»: взрослым — 8-20 мг, детям — 0,3-0,6 мг/кг-
- «Преднизолон»: взрослым — 60-180 мг, детям — 5 мг/кг.
Гормоны вводят на протяжении 4-6 суток.
4. После нормализации артериального давления внутримышечно вводят антигистаминное средство:
- «Супрастин» (2% раствор): взрослым — 2,0 мл, детям — 0,1-0,15 мл/год жизни-
- «Тавегил» (0,1% раствор): взрослым — 2,0 мл, детям — 0,1-0,15 мл/год жизни-
Симптоматическое лечение
При бронхоспазме. Внутривенно вводят 2,4% раствора эуфиллина на физрастворе, в дозе для взрослых — 10,0 мл, детей — 1 мл/год жизни. Дополнительно можно ввести дыхательные аналептики, сердечные гликозиды («Дигоксин», «Строфантин»).
При попадании рвотных масс в дыхательные пути начинают их отсасывание, применяют оксигенотерапию.
При анафилаксии от антибиотиков пенницилинового ряда внутримышечно вводят 1670 МЕ пенициллиназы, разбавленной с 2 мл физраствора.
После оказания неотложной медицинской помощи при анафилактическом шоке пациент подлежит госпитализации, с минимальным сроком – 10 дней. Во время стационарного наблюдения и симптоматического лечения, у пациента, после анафилактического шока могут еще наблюдаться поздние аллергические реакции. В это время очень важно получать квалифицированную медицинскую помощь.
Лечение анафилактического шока
После анафилактического шока продолжают симптоматическое лечение пациента, которое включает в себя:
Прием антигистаминных средств, которые применяются при вспышках аллергической реакции — « », « », « ».
Прием деконгестантов, которые применяются при аллергических реакциях в дыхательной системе — «Ксилометазолин», «Оксиметазолин». Противопоказания – кормящие мамы, дети до 12 лет, гипертония.
Применение ингибиторов лейкотриенов, которые снимают отечность органов дыхания, устраняют бронхоспазмы — «Монтелукаст», «Сингуляр».
Гипосенсибилизацию. Данный метод подразумевает под собой систематическое постепенное введение малых доз большого количества аллергенов, что направлено на выработку организмом стойкости к аллергенам, и соответственно минимизацию повторных приступов развития острых аллергических реакций, в том числе – анафилактического шока.
Профилактика анафилактического шока
Профилактика анафилактического шока включает в себя следующие правила и рекомендации:
— хранение медицинской карточки с указанием всех сведений об аллергических реакциях на то или иное веществе-
— если Вы аллергик, всегда носите при себе паспорт аллергика и набор медикаментов для неотложной помощи: антигистаминные средства («Супрастин», «Тавегил»), жгут, раствор адреналина с физраствором, сердечные гликозиды («Дигоксин», «Строфантин»).
— не употребляйте медицинские препараты без консультации с врачом, особенно это касается инъекций-
— народные методы лечения болезней используйте только после консультации с врачом-
— старайтесь носить одежду преимущественно из натуральных тканей-
— используйте бытовые чистящие средства в перчатках-
— используйте химические вещества (лаки, краски, дезодоранты и др.) только в хорошо проветриваемых помещениях-
— исключите иммунотерапию при неконтролируемой -
— избегайте контакта с жалящими насекомыми – осы, пчелы, шершни, шмели, а также другими животными — змеи, пауки, экзотические лягушки и другие представители экзотической фауны-
- Классификация
- 13. Атеросклероз. Эпидемиология, патогенез. Классификация. Клинические формы, диагностика. Роль педиатра в профилактике атеросклероза. Лечение. Современные противолипидемические средства.
- 2. Результаты объективного обследования с целью:
- 3. Результаты инструментальных исследований:
- 4. Результаты лабораторных исследований.
- 15. Симптоматические артериальные гипертонии. Классификации. Особенности патогенеза. Принципы дифференциального диагноза, классификация, клиника, дифференцированная терапия.
- 16. Ишемическая болезнь сердца. Классификация. Стенокардия напряжения. Характеристика функциональных классов. Диагностика.
- 17. Ургентные нарушения ритма. Синдром Морганьи-Эдемса-Стокса, пароксизмальная тахикардия, мерцательная аритмия, неотложная терапия. Лечение. Втэ.
- 18. Хроническая систолическая и диастолическая сердечная недостаточность. Этиология, патогенез, классификация, клиника, диагностика. Лечение. Современная фармакотерапия хсн.
- 19. Перикардиты: классификация, этиология, особенности нарушения гемодинамики, клиника, диагностика, дифференциальная диагностика, лечение, исходы.
- II. Этиологическое лечение.
- VI. Лечение отечно-асцитического синдрома.
- VII. Хирургическое лечение.
- 20.Хронический холецистит и холангит: этиология, клиника, диагностические критерии. Лечение в фазу обострения и ремиссии.
- 21.Хронические гепатиты: этиология, патогенез. Классификация. Особенности хронического лекарственно-индуцированного вирусного гепатита, основные клинико-лабораторные синдромы.
- 22. Острая печеночная недостаточность, неотложная терапия. Критерии активности процесса. Лечение, прогноз. Втэ
- 23. Алкогольная болезнь печени. Патогенез. Варианты. Особенности клиники течения. Диагностика. Осложнения. Лечение и профилактика.
- 24. Цирроз печени. Этиология. Морфологическая характеристика, основные клинико-
- 27. Функциональная неязвенная диспепсия, классификация, клиника, Диагностика, дифференциальная диагностика, лечение.
- 28. Хронические гастриты: классификация, клиника, диагностика. Дифференциальный диагноз с раком желудка, лечение в зависимости от формы и фазы заболевания. Немедикаментозные методы лечения. Втэ.
- 29. Язвенная болезнь желудка и двенадцатиперстной кишки
- 30. Неспецифический язвенный колит и болезнь Крона.
- 31. Синдром раздраженного кишечника.
- 32. Гломерулонефрит
- 33. Нефротический синдром: патогенез, диагностика, осложнения. Амилоидоз почек: классификация, клиника, течение, диагностика, лечение.
- 35. Хронический пиелонефрит, этиология, патогенез, клиника, диагностика (лабораторно-инструментальная), лечение, профилактика. Пиелонефрит и беременность.
- 36. Апластическая анемия: этиология, патогенез, классификация, клиника, диагностика и дифференциальная диагностика, принципы лечения. Показания к трансплантации костного мозга. Исходы.
- Дифференциальная диагностика гемолитических анемий в зависимости от локализации гемолиза
- 38. Железодефицитные состояния: латентный дефицит и железодефицитная анемия. Эпидемиология, этиология, патогенез, клиника, диагностика, лечение и профилактика.
- 39. В12-дефицитые и фолиево-дефицитные анемии: классификация, этиология, патогенез, клиника, диагностика, терапевтическая тактика (терапия насыщения и поддержания).
- 41. Злокачественные неходжкинские лимфомы: классификация, морфологические варианты, клиника, лечение. Исходы. Показания к трансплантации костного мозга.
- 42. Острые лейкозы: этиология, патогенез, классификация, роль иммунофенотипирования в диагностике ол, клиника. Лечение лимфобластных и нелимфобластных лейкозов, осложнения, исходы, втэ.
- 44. Геморрагический васкулит Шенлейн-Геноха: этиология, патогенез, клинические проявления, диагностика, осложнения. Терапевтическая тактика, исходы, втэ.
- 45. Аутоиммунная тромбоцитопения: этиология, патогенез, клиника, диагностика, лечение. Терапевтическая тактика, исходы, диспансерное наблюдение.
- 47. Диффузный токсический зоб: этиология, патогенез, клиника, диагностические критерии, дифференциальный диагноз, лечение, профилактика, показание к оперативному лечению. Эндемический зоб.
- 48. Феохромоцитома. Классификация. Клиника, особенности синдрома артериальной гипертензии. Диагностика, осложнения.
- 49. Ожирение. Критерии, классификация. Клиника, осложнения, дифференциальный диагноз. Лечение, профилактика. Втэ.
- 50. Хроническая надпочечниковая недостаточность: этиология и патогенез. Классификация, осложнения, критерии диагноза, лечение, втэ.
- I. Первичная хнн
- II. Центральные формы нн.
- 51. Гипотиреоз: классификация, этиология, патогенез, клинические проявления, терапевтические маски критерии диагноза, дифференциальный диагноз, лечение, втэ.
- 52.Болезни гипофиза: акромегалия и болезнь Иценко-Кушинга: этиология, патогенез основных синдромов, клиника, диагностика, лечение, осложнения и исходы.
- 53.Синдром Иценко-Кушинга, диагностика. Гипопаратиреоз, диагностика, клиника.
- 54. Узелковый периартериит: этиология, патогенез, клинические проявления, диагностика, осложнения, особенности течения и лечения. Втэ, диспансеризация.
- 55. Ревматоидный артрит: этиология, патогенез, классификация, клинический вариант, диагностика, течение и лечение. Осложнения и исходы, втэ и диспансеризация.
- 56. Дерматомиозит: этиология, патогенез, классификация, основные клинические проявления,диагностика и дифференциальная диагностика, лечение, втэ, диспансеризация.
- 58. Системная склеродермия: этиология, патогенез, классификация, клиника, дифференциальный диагноз, лечение. Втэ
- I. По течению: острое, подострое и хроническое.
- II По степени активности.
- 1. Максимальная (III степень).
- III. По стадиям
- IV. Выделяют следующие основные клинические формы ссд:
- 4. Склеродермия без склеродермы.
- V. Суставы и сухожилия.
- VII. Поражения мышц.
- 1. Феномен Рейно.
- 2. Характерное поражение кожи.
- 3. Рубцы на кончиках пальцев или потеря вещества подушек пальцев.
- 9. Эндокринная патология.
- 59. Деформирующий остеоартроз. Критерии диагноза, причины, патогенез. Клиника, дифференциальный диагноз. Лечение, профилактика. Втэ.
- 60. Подагра. Этиология, патогенез, клиника, осложнения. Дифференциальный диагноз. Лечение, профилактика. Втэ.
- 64. Экзогенный аллергический и токсический альвеолиты, этиология, патогенез, классификация, клиника, диагностика, лечение, втэ.
- 65. Профессиональная бронхиальная астма, этиология, патогенетические варианты, классификация, клиника, диагностика, лечение, принципы втэ.
- 68. Техногенные микроэлементозы, классификация, основные клинические синдромы при микроэлементозах. Принципы диагностики и детоксикационной терапии.
- 69. Современный сатурнизм, этиология, патогенез, механизм воздействия свинца на порфириновый обмен. Клиника, диагностика, лечение. Втэ.
- 70. Хроническая интоксикация органическими растворителями ароматического ряда. Особенности поражения системы крови на современном этапе. Дифференциальный диагноз, лечение. Втэ.
- 76. Вибрационная болезнь от воздействия общих вибраций, классификация, особенности поражения внутренних органов, принципы диагностики, терапия, втэ.
- Объективное обследование
- Лабораторные данные
- 80. Гипертонический криз, классификация, дифференциальная диагностика, неотложная терапия.
- 81. Острый коронарный синдром. Диагностика. Неотложная терапия.
- 83. Гиперкалиемия. Причины, диагностика, неотложная терапия.
- 84. Гипокалиемия: причины, диагностика, неотложная терапия.
- 85. Криз при феохромацитоме, особенности клиники, диагностики, неотложная терапия
- 86. Остановка сердца. Причины, клиника, неотложные мероприятия
- 87. Синдром Морганьи-Эдемса-Стокса, причины, клиника, неотложная помощь
- 88. Острая сосудистая недостаточность: шок и коллапс, диагностика, неотложная помощь
- 90. Тэла, причины, клиника, диагностика, неотложная терапия.
- I) по локализации:
- II) по объему поражения легочного русла:
- III) по течению заболевания (н.А. Рзаев - 1970)
- 91. Расслаивающаяся аневризма аорты, диагностика, тактика терапевта.
- 92. Суправентрикулярная пароксизмальная тахикардия: диагностика, неотложная терапия.
- 93. Желудочковые формы нарушений ритма, клиника, диагностика, неотложная терапия.
- 94. Осложнения острого периода инфаркта миокарда, диагностика, неотложная терапия.
- 95. Осложнения подострого периода инфаркта миокарда, диагностика, неотложная терапия.
- Вопрос 96. Синдром слабости синусового узла, варианты, диагностика, неотложные меропрятия.
- Вопрос 97. Фибрилляция предсердий. Понятие. Причины, варианты, клинико-экг-критерии, диагностика, терапия.
- Вопрос 98. Фибрилляция и трепетание желудочков, причины, диагностика, неотлож.Терапия.
- Вопрос 99. Остановка дыхания (апноэ). Причины, неотложная помощь.
- 102. Инфекционно-токсический шок, диагностика, клиника, неотложная терапия.
- 103. Анафилактический шок. Причины, клиника, диагностика, неотложная помощь.
- 105. Отравление алкоголем и его суррогатами. Диагностика и неотложная терапия.
- 106. Отек легких, причины, клиника, неотложная помощь.
- 107. Астматический статус. Диагностика, неотложная терапия в зависимости от стадии.
- 108. Острая дыхательная недостаточность. Диагностика, неотложная терапия.
- 110. Легочное кровотечение и кровохарканье, причины, диагностика, неотложная терапия.
- 112.Аутоиммунный гемолитический криз, диагностика и неотложная терапия.
- 113.Гипогликемическая кома. Диагностика, неотложная помощь.
- 114.Гиперосмолярная кома. Диагностика, неотложная помощь.
- 2. Желательно – уровень лактата (частое сочетанное наличие лактат-ацидоза).
- 115. Кетоацидотическая кома. Диагностика, неотложная терапия, профилактика.
- 116. Неотложные состояния при гипертиреозе. Тиреотоксический криз, диагностика, терапевтическая тактика.
- 117. Гипотиреоидная кома. Причины, клиника, неотложная терапия.
- 118. Острая надпочечниковая недостаточность, причины, диагностика, неотложная терапия.
- 119. Желудочное кровотечение. Причины, клиника, диагностика, неотложная терапия, тактика терапевта.
- 120. Неукротимая рвота, неотложная терапия при хлоропривной азотемии.
- 121) Острая печеночная недостаточность. Диагностика, неотложная терапия.
- 122) Острые отравления хлорорганическими соединениями. Клиника, неотложная терапия.
- 123) Алкогольная кома, диагностика, неотложная терапия.
- 124) Отравления снотворными и транквилизаторами. Диагностика и неотложная терапия.
- I стадия (лёгкое отравление).
- II стадия (отравление средней тяжести).
- III стадия (тяжёлое отравление).
- 125. Отравление сельскохозяйственными ядохимикатами. Неотложные состояния и неотложныя помощь. Принципы антидотной терапии.
- 126. Острые отравления кислотами и щелочами. Клиника, неотложная помощь.
- 127.Острая почечная недостаточность. Причины, патогенез, клиника, диагностика. Клиническая фармакология средств для неотложной терапии и показания к гемодиализу.
- 128. Физические лечебные факторы: естественные и искусственные.
- 129. Гальванизация: физическое действие, показания и противопоказания.
- 131. Диадинамические токи: физиологическое действие, показания и противопоказания.
- 132. Импульсные токи высокого напряжения и высокой частоты: физиологическое действие, показания и противопоказания.
- 133. Импульсные токи низкого напряжения и низкой частоты: физиологическое действие, показания и противопоказания.
- 134. Магнитотерапия: физиологическое действие, показания и противопоказания.
- 135. Индуктотермия: физиологическое действие, показания и противопоказания.
- 136. Электрическое поле ультравысокой частоты: физиологическое действие, показания и противопоказания.
- 140.Ультрафиолетовое излучение: физиологическое действие, показания и противопоказания.
- 141.Ультразвук: физиологическое действие, показания и противопоказания.
- 142.Гелио- и аэротерапия: физиологическое действие, показания и противопоказания.
- 143.Водо- и теплолечение: физиологическое действие, показания и противопоказания.
- 144.Основные курортные факторы. Общие показания и противопоказания к санаторно- курортному лечению.
- 145. Климатические курорты. Показания и противопоказания
- 146. Бальнеологические курорты: показания и противопоказания.
- 147. Грязелечение: показания и противопоказания.
- 149. Основные задачи и принципы медико-социальной экспертизы и реабилитации в клинике профессиональных болезней. Социально-правовое значение профессиональных болезней.
- 151. Кома: определение, причины развития, классификация, осложнения, расстройства жизненно важных функций и методы их поддержки на этапах медицинской эвакуации.
- 152. Основные принципы организации, диагностики и неотложной медицинской помощи при острых профессиональных интоксикациях.
- 153. Классификация сильнодействующих ядовитых веществ.
- 154. Поражения отравляющими веществами общеядовитого действия: пути воздействия на организм, клиника, диагностика, лечение на этапах медицинской эвакуации.
- 156. Профессиональные болезни как клиническая дисциплина: содержание, задачи, группировка по этиологическому принципу. Организационные принципы профпатологической службы.
- 157. Острая лучевая болезнь: этиология, патогенез, классификация.
- 158. Военно-полевая терапия: определение, задачи, этапы развития. Классификация и характеристика современной боевой терапевтической патологии.
- 159. Первичные повреждения сердца при механической травме: виды, клиника, лечение на этапах медицинской эвакуации.
- 160. Профессиональные бронхиты (пылевые, токсико-химические): этиология, патогенез, клиника, диагностика, медико-социальная экспертиза, профилактика.
- 162. Утопление и его разновидности: клиника, лечение на этапах медицинской эвакуации.
- 163. Вибрационная болезнь: условия развития, классификация, основные клинические синдромы, диагностика, медико-социальная экспертиза, профилактика.
- 165. Отравление продуктами горения: клиника, диагностика, лечение на этапах медицинской эвакуации.
- 166. Острая дыхательная недостаточность, причины возникновения, классификация, диагностика, неотложная помощь на этапах медицинской эвакуации.
- 167. Основные направления и принципы лечения острой лучевой болезни.
- 168. Первичные повреждения органов пищеварения при механической травме: виды, клиника, лечение на этапах медицинской эвакуации.
- 169. Принципы организации и проведения предварительных (при поступлении на работу) и периодических осмотров на производстве. Медицинское обслуживание рабочих промышленных предприятий.
- 170. Вторичная патология внутренних органов при механической травме.
- 171. Обморок, коллапс: причины развития, алгоритм диагностики, неотложная помощь.
- 172. Острая почечная недостаточность: причины развития, клиника, диагностика, неотложная помощь на этапах медицинской эвакуации.
- 173. Повреждения почек при механической травме: виды, клиника, неотложная помощь на этапах медицинской эвакуации.
- 174. Радиационные поражения: классификация, медико-тактическая характеристика, организация медицинской помощи.
- 175. Профессиональная бронхиальная астма: этиологические производственные факторы, клинические особенности, диагностика, медико-социальная экспертиза.
- 176. Общее охлаждение: причины, классификация, клиника, лечение на этапах медицинской эвакуации
- 177. Поражения отравляющими веществами удушающего действия: пути воздействия на организм, клиника, диагностика, лечение на этапах медицинской эвакуации
- 1.1. Классификация ов и тхв удушающего действия. Краткие физико-химические свойства удушающих ов.
- 1.3. Особенности развития клиники отравления тхв удушающего действия. Обоснование методов профилактики и лечения.
- 178. Хроническая интоксикация ароматическими углеводородами.
- 179. Отравления: классификация токсических веществ, особенности ингаляционных, пероральных и перкутанных отравлений, основные клинические синдромы и принципы лечения.
- 180. Поражения отравляющими веществами цитотоксического действия: пути воздействия на организм, клиника, диагностика, лечение на этапах медицинской эвакуации.
- 181. Профессиональные заболевания, связанные с физическим перенапряжением: клинические формы, диагностика, медико-социальная экспертиза.
- 183. Шок: классификация, причины развития, основы патогенеза, критерии оценки тяжести, объем и характер противошоковых мероприятий на этапах медицинской эвакуации.
- Вопрос 184
- 185. Токсический отек легких: клиника, диагностика, лечение.
- 186. Первичные повреждения органов дыхания при механической травме: виды, клиника, лечение на этапах медицинской эвакуации.
- 189. Пневмокониозы: этиология, патогенез, классификация, клиника, диагностика, осложнения.
103. Анафилактический шок. Причины, клиника, диагностика, неотложная помощь.
Анафилактическийшок - это иммунная реакция немедленноготипа, развивающаяся при повторномвведении в организм аллергена исопровождающаяся повреждениемсобственных тканей.
Необходимоотметить, что для развития анафилактическогошока обязательна предшествующаясенсибилизация организма веществом,способным вызывать образованиеспецифических антител, которые припоследующем контакте с антигеномприводят к высвобождению биологическиактивных субстанций, формирующихклиническую симптоматику аллергии, втом числе и шока. Специфика анафилактическогошока состоит в иммунологических ибиохимических процессах, которыепредшествуют его клиническомупроявлению.
Всложном процессе, наблюдаемом прианафилактическом шоке, можно выделитьтри стадии:
Перваястадия- иммунологическая. Она охватываетвсе изменения в иммунной системе,возникающие с момента поступленияаллергена в организм- образованиеантител и сенсибилизированныхлимфоцитов и соединение их с повторнопоступившим или персистирующим ворганизме аллергеном-
Втораястадия- патохимическая, или стадияобразования медиаторов. Стимулом квозникновению последних являетсясоединение аллергена с антителамиили сенсибилизированными лимфоцитамив конце иммунологической стадии-
Третьястадия - патофизиологическая, илистадия клинических проявлений. Онахарактеризуется патогенным действиемобразовавшихся медиаторов на клетки,органы и ткани организма.
Воснове патогенеза анафилактическогошока лежит реагиновый механизм. Реагиновымего называют по виду антител - реагинов,принимающих участие в его развитии.Реагины относятся главным образом кIgE,а также к иммуноглобулинам класса G/IgG.
Кмедиаторам анафилактических реакцийотносят гистамин, серотонин, гепарин,простагландины, лейкотриены, кинины ит.д.
Подвлиянием медиаторов повышаетсяпроницаемость сосудов и усиливаетсяхемотаксис нейтрофильных и эозинофильныхгранулоцитов, что приводит к развитиюразличных воспалительных реакций.Увеличение проницаемости сосудовспособствует выходу в ткани жидкостииз микроциркуляторного русла и развитиюотека. Также развивается сердечно-сосудистыйколлапс, который сочетается свазодилатацией. Прогрессивное падаетсердечный выброс, это связано как сослаблением сосудистого тонуса, так ис развитием вторичной гиповолемии врезультате быстро нарастающей потериплазмы.
Врезультате воздействия медиаторов какна крупные, так и на мелкие бронхиразвивается стойкий бронхоспазм. Кромесокращения гладкой мускулатурыбронхов, отмечаются набухание игиперсекреция слизистой оболочкитрахеобронхиального дерева.Вышеперечисленные патологическиепроцессы являются причиной остройобструкции воздухоносных путей. Тяжелыйбронхоспазм может перейти в астматическоесостояние с развитием остроголегочного сердца.
Клиническаякартина. Проявления анафилактическогошока обусловлены сложным комплексомсимптомов и синдромов. Шок характеризуетсястремительным развитием, бурнымпроявлением, тяжестью течения ипоследствий. На клиническую картину итяжесть течения анафилактического шокавид аллергена не влияет.
Характерномногообразие симптомов: зуд кожи иличувство жара во всем теле («словнокрапивой обожгло»), возбуждение ибеспокойство, внезапно наступающаяобщая слабость, покраснение лица,крапивница, чиханье, кашель, затрудненноедыхание, удушье, страх смерти, проливнойпот, головокружение, потемнение в глазах,тошнота, рвота, боли в животе, позывы кдефекации, жидкий стул (иногда с примесьюкрови), непроизвольное мочеиспускание,дефекация, коллапс, потеря сознания.При осмотре окраска кожных покрововможет меняться: у больного с бледностьюлица кожа приобретает землисто-серыйцвет с цианозом губ и кончика носа. Частообращают на себя внимание гиперемиякожи туловища, высыпания типакрапивницы, отек век, губ, носа и языка,пена у рта, холодный липкий пот. Зрачкиобычно сужены, почти не реагируют насвет. Иногда наблюдаются тоническиеили клонические судороги. Пульс частый,слабого наполнения, в тяжелых случаяхпереходит в нитевидный или непрощупывается, АД падает. Тоны сердцарезко ослаблены, иногда появляетсяакцент II тона на легочной артерии. Такжерегистрируются нарушения сердечногоритма, диффузное изменение трофикимиокарда. Над легкими перкуторно - звукс коробочным оттенком, при аускультации- дыхание с удлиненным выдохом,рассеянные сухие хрипы. Живот мягкий,болезненный при пальпации, но безсимптомов раздражения брюшины.Температура тела часто бывает повышенадо субфебрильных цифр.Приисследовании крови - гиперлейкоцитозсо сдвигом лейкоцитарной формулы влево,выраженный нейтрофилез, лимфо- иэозинофилия. В моче свежие и измененныеэритроциты, лейкоциты, плоский эпителийи гиалиновые цилиндры.
Степеньвыраженности перечисленных симптомовварьирует. Условно можно выделить 5вариантов клинических проявленийанафилактического шока:
С преимущественнымпоражением сердечно-сосудистой системы.
С преимущественнымпоражением системы органов дыхания ввиде острого бронхоспазма (асфиксическийили астмоидный вариант).
С преимущественнымпоражением кожных покровов и слизистыхоболочек.
Спреимущественным поражением ЦНС(церебральный вариант).
С преимущественнымпоражением органов брюшной полости(абдоминальный).
Существуетопределенная закономерность: чем меньшевремени прошло от момента поступленияаллергена в организм, тем тяжелееклиническая картина шока. Наибольшийпроцент смертельных исходов наблюдаетсяпри развитии шока спустя 3-10 мин смомента попадания в организм аллергена,а также при молниеносной форме.
Втечении анафилактического шока могутотмечаться 2-3 волны резкого паденияАД. С учетом этого явления все больные,перенесшие анафилактический шок,должны быть помещены в стационар. Неисключена возможность развития позднихаллергических реакций. После шока могутприсоединиться осложнения в видеаллергического миокардита, гепатита,гломерулонефрита, невритов, диффузногопоражения нервной системы и др.
Лечениеанафилактического шока
Состоитв оказании срочной помощи больному,так как минуты и даже секунды промедленияи растерянности врача могут привестик смерти больного от асфиксии, тяжелейшегоколлапса, отека мозга, отека легких ит.д.
Комплекслечебных мероприятий должен бытьабсолютно неотложным!Вначале целесообразно все противошоковыепрепараты вводить внутримышечно, чтоможет быть выполнено максимально быстро,и только при неэффективности терапииследует пунктировать и катетеризироватьцентральную вену. Отмечено, что во многихслучаях анафилактического шока дажевнутримышечного введения обязательныхпротивошоковых средств бывает достаточно,чтобы полностью нормализовать состояниебольного. Необходимо помнить, чтоинъекции всех препаратов должныпроизводиться шприцами, не употреблявшимисядля введения других медикаментов. Тоже требование предъявляется к капельнойинфузионной системе и катетерам воизбежание повторного анафилактическогошока.
Комплекслечебных мероприятий при анафилактическомшокедолжен проводиться в четкойпоследовательности и иметь определенныезакономерности:
Преждевсего необходимо уложить больного,повернуть его голову в сторону, выдвинутьнижнюю челюсть для предупреждениязападения языка, асфиксии и предотвращенияаспирации рвотными массами. Если убольного есть зубные протезы, ихнеобходимо удалить. Обеспечить поступлениек больному свежего воздуха или ингалироватькислород-
Немедленноввести внутримышечно 0,1 % растворадреналина в начальной дозе 0,3-0,5мл. Нельзя вводить в одно место более 1мл адреналина, так как, обладая большимсосудосуживающим действием, он тормозити собственное всасывание. Препаратвводят дробно по 0,3-0,5 мл в разные участкитела каждые 10-15 мин до выведения больногоиз коллаптоидного состояния. Обязательнымиконтрольными показателями привведении адреналина должны бытьпоказатели пульса, дыхания и АД.
Необходимопрекратить дальнейшее поступлениеаллергена в организм - прекратитьвведение лекарственного препарата,осторожно удалить жало с ядовитыммешочком, если ужалила пчела. Ни в коемслучае нельзя выдавливать жало илимассировать место укуса, так как этоусиливает всасывание яда. Выше местаинъекции (ужаления) наложить жгут, еслипозволяет локализация. Место введениялекарства (ужаления) обколоть 0,1 %раствором адреналина в количестве 0,3-1мл и приложить к нему лед для предотвращениядальнейшего всасывания аллергена.
Припероральном приеме аллергена промываютбольному желудок, если позволяет егосостояние-
Каквспомогательную меру для подавленияаллергической реакции используютвведение антигистаминных препаратов:1-2 мл 1 % раствора димедрола или 2 млтавегила внутримышечно (при тяжеломшоке внутривенно), а также стероидныегормоны: 90-120 мг преднизолона или 8-20мг дексаметазона внутримышечно иливнутривенно-
Послезавершения первоначальных мероприятийцелесообразно произвести пункциювены и ввести катетер для инфузиижидкостей и лекарств-
Вследза первоначальным внутримышечнымвведением адреналина его можно вводитьвнутривенно медленно в дозе от 0,25 до0,5 мл, предварительно разведя в 10 млизотонического раствора хлорида натрия.Необходим контроль АД, пульса и дыхания-
Длявосстановления ОЦК и улучшениямикроциркуляции необходимо внутривенновводить кристаллоидные и коллоидныерастворы. Увеличение ОЦК - важнейшееусловие успешного лечения гипотензииКоличество вводимых жидкостей иплазмозаменителей определяется величинойАД, ЦВД и состоянием больного-
Еслисохраняется стойкая гипотензия,необходимо наладить капельноевведение 1-2 мл 0,2 % раствора норадреналина.
Необходимообеспечить адекватную легочнуювентиляцию: обязательно отсасыватьнакопившийся секрет из трахеи и ротовойполости, а также вплоть до купированиятяжелого состояния проводить кислороднуютерапию- при необходимости - ИВЛ.
Припоявлении стридорозного дыхания иотсутствии эффекта от комплекснойтерапии необходимо немедленно произвестиинтубацию трахеи. В некоторых случаяхпо жизненным показаниям делаютконикотомию-
Кортикостероидныепрепараты применяют с самого началаанафилактического шока, так какпредусмотреть степень тяжести идлительность аллергической реакцииневозможно. Препараты вводят внутривенно.
Антигистаминныепрепараты лучше вводить послевосстановления показателей гемодинамики,так как они не оказывают немедленногодействия и не являются средством спасенияжизни.
Приразвитии отека легких, что являетсяредким осложнением анафилактическогошока, необходимо проводить специфическуюлекарственную терапию.
Приостановке сердца, отсутствии пульса иАД показана срочная сердечно-легочнаяреанимация.
Дляполной ликвидации проявленийанафилактического шока, предупрежденияи лечения возможных осложнений больнойпосле купирования симптомов шока долженбыть немедленно госпитализирован!
Купированиеострой реакции не означает ещеблагополучного завершения патологическогопроцесса. Необходимо постоянноенаблюдение врача в течение суток,так как могут наблюдаться повторныеколлаптоидные состояния, астматическиеприступы, боли в животе, крапивница,отек Квинке, психомоторное возбуждение,судороги, бред, при которых необходимасрочная помощь. Считать исход благополучнымможно только спустя 5-7 суток послеострой реакции.
Остроелегочное сердце. Причины, клиника,диагностика, неотложная терапия.
|
Лёгочноесердце - увеличение и расширениеправых отделов сердца в результатеповышения артериального давления вмалом круге кровообращения, развившеесявследствие заболеваний бронхов илёгких, поражений лёгочных сосудовили деформаций грудной клетки.
ПричиныЛегочного сердца: Основнымипричинами этого состояния являются:1. массивная тромбоэмболия в системелёгочной артерии-2.клапанный пневмоторакс-3. тяжёлый затяжной приступбронхиальнойастмы-4. распространённаяостраяпневмония.Остроелёгочное сердце - клиническийсимптомокомплекс, возникающий, преждевсего, вследствие развития тромбоэмболиилёгочной артерии (ТЭЛА), а также приряде заболеваний сердечно-сосудистойи дыхательной систем. За последниегоды отмечается тенденция к ростучастоты развития острого лёгочногосердца, связанная с увеличениемслучаев ТЭЛА.Наибольшееколичество ТЭЛА отмечается у больныхс сердечно-сосудистыми заболеваниями(ишемическая болезнь сердца,гипертоническаяболезнь, ревматическиепорокисердца, флеботромбозы).Хроническоелёгочное сердце развивается в течениеряда лет и протекает в началебезсердечнойнедостаточности, а затем с развитиемдекомпенсации. За последние годыхроническое лёгочное сердце встречаетсячаще, что связано с ростом заболеваемостинаселения острыми и хроническимипневмониями, бронхитами. |
СимптомыЛегочного сердца:
Остроелёгочное сердце развивается в течениенескольких часов, дней и, как правило,сопровождается явлениями сердечнойнедостаточности. При более медленныхтемпах развития наблюдается подострыйвариант данного синдрома. Острое течениетромбоэмболии лёгочной артериихарактеризуется внезапным развитиемзаболевания на фоне полного благополучия.Появляются резкаяодышка,синюшность, боли в грудной клетке,возбуждение. Тромбоэмболия основногоствола лёгочной артерии быстро, в течениеот нескольких минут до получаса, приводитк развитию шокового состояния, отекалёгких.При прослушиваниивыслушивается большое количествовлажных и рассеянных сухих хрипов. Можетвыявляться пульсация во втором-третьеммежреберье слева. Характерны набуханиешейных вен, прогрессирующее увеличениепечени, болезненность её при прощупывании.Нередко возникает острая коронарнаянедостаточность, сопровождающаясяболевым синдромом, нарушением ритма иэлектрокардиографическими признакамиишемии миокарда. Развитие этого синдромасвязано с возникновением шока, сдавлениемвен, расширенным правым желудочком,раздражением нервных рецепторов лёгочнойартерии.
Дальнейшаяклиническая картина заболеванияобусловлена формированием инфарктамиокарда, характеризуется возникновениемили усилением болей в грудной клетке,связанных с актом дыхания, одышки,синюшности. Выраженность двух последнихпроявлений меньше по сравнению с остройфазой заболевания. Появляетсякашель,обычно сухой или с отделением скудноймокроты. В половине случаев наблюдаетсякровохарканье. У большинства больныхповышается температура тела, обычноустойчивая к действию антибиотиков.При исследовании выявляется стойкоеучащение сердечного ритма, ослаблениедыхания и влажные хрипы над поражённымучастком лёгкого.Подострое лёгочноесердце. Подострое лёгочное сердцеклинически проявляется внезапнойумеренной болью при дыхании, быстропроходящей одышкой и учащённымсердцебиением, обмороком, нередкокровохарканьем, симптомамиплеврита.Хроническоелёгочное сердце. Следует различатькомпенсированное и декомпенсированноехроническое лёгочное сердце.
Вфазе компенсации клиническая картинахарактеризуется главным образомсимптоматикой основного заболеванияи постепенным присоединением признаковувеличения правых отделов сердца. Уряда больных выявляется пульсация вверхней части живота. Основной жалобойбольных является одышка,которая обусловлена как дыхательнойнедостаточностью, так и присоединениемсердечнойнедостаточности.Одышкаусиливаетсяпри физическом напряжении, вдыханиихолодного воздуха, в положении лёжа.Причинами болей в области сердца прилёгочном сердце являются обменныенарушения миокарда, а также относительнаянедостаточность коронарного кровообращенияв увеличенном правом желудочке. Болевыеощущения в области сердца можно объяснитьтакже наличием лёгочно-коронарногорефлекса вследствие лёгочной гипертензиии растяжения ствола лёгочной артерии.При исследовании часто выявляетсясинюшность.Важным признакомлёгочного сердца является набуханиешейных вен. В отличие от дыхательнойнедостаточности, когда шейные венынабухают в период вдоха, при лёгочномсердце шейные вены остаются набухшимикак на вдохе, так и на выдохе. Характернапульсация в верхней части живота,обусловленная увеличением правогожелудочка.
Аритмиипри лёгочном сердце бывают редко иобычно возникают в сочетании сатеросклеротическим кардиосклерозом.Артериальное давление обычно нормальноеили пониженное. Одышкаучасти больных с выраженным снижениемуровня кислорода в крови, особенно приразвитии застойнойсердечнойнедостаточностивследствиекомпенсаторных механизмов. Наблюдаетсяразвитие артериальной гипертонии.Уряда больных отмечается развитие язвжелудка, что связано с нарушениемгазового состава крови и снижениемустойчивости слизистой оболочки системыжелудка и 12-перстной кишки.Основныесимптомы лёгочного сердца становятсяболее выраженными на фоне обострениявоспалительного процесса в лёгких. Убольных лёгочным сердцем имеетсянаклонность к понижению температуры идаже при обострениипневмониитемператураредко превышает 37 °C.В терминальнойстадии нарастают отёки, отмечаетсяувеличение печени, снижение количествавыделяемой мочи, возникают нарушениясо стороны нервной системы (головныеболи,головокружение,шум в голове, сонливость, апатия), чтосвязано с нарушением газового составакрови и накоплением недоокисленныхпродуктов.
Неотложнаяпомощь.
Покой.Больному придать полусидячее положение.
Придатьвозвышенное положение верхней частитела, ингаляция кислорода, полный покой,наложение венозных жгутов на нижниеконечности на 30-40 мин.
Внутривенномедленно 0,5 мл 0,05% раствора строфантинаили 1,0 мл 0,06% раствора коргликона в 10 мл0,9% раствора хлорида натрия, 10 мл 2,4%раствора эуфиллина. Подкожно 1 мл 2%раствора промедола. При артериальнойгипертензии - внутривенно 1-2 мл 0,25%раствора дроперидола (если ранее невводился промедол) или 2-4 мл 2% растворапапаверина, в случае отсутствия эффекта- внутривенно капельно 2-3 мл 5% растворапентамина в 400 мл 0,9% раствора хлориданатрия, дозируя скорость введения подконтролем АД. При артериальной гипотензии(АД ниже 90/60 мм рт, ст.) - внутривенно 50-150 мг преднизолона, в случае отсутствияэффекта - внутривенно 0,5-1,0 мл 1% растворамезатона в 10-20 мл 5% раствора глюкозы(0,9% раствора хлорида натрия) или 3-5 мл4% раствора дофамина в 400 мл 0,9% растворахлорида натрия.
Анафилактический шок – это аллергическая реакция немедленного типа, возникающая в ответ на повторный контакт человека с аллергеном. При первом контакте с аллергическим агентом в организме вырабатываются особые антитела, повторный контакт аллергена с которыми приводит к возникновению анафилактического шока. Клиническая картина обусловлена повышением проницаемости сосудистой стенки, нарушением микроциркуляции, падением тонуса сосудов, спазмом гладких мышц бронхов и других органов.
Немедленная аллергическая реакция может возникнуть у любого человека даже в том случае, если он никогда в жизни не страдал аллергией. Тем не менее риск развития анафилактического шока выше у людей, страдающих и бронхиальной астмой.
Контакт практически с любым веществом может привести к развитию этого состояния, особое внимание уделяется некоторым продуктам, лекарственным веществам:
- орехи, рыба и морепродукты, бананы, цитрусовые фрукты, клубника-
- укусы пчел, ос, оводов и других насекомых-
- антибиотики, обезболивающие препараты, нестероидные противовоспалительные препараты, вакцины, средства, применяемые в качестве контраста при проведении рентгенографических исследований, и др.-
- химические вещества ( , красители и др.)
Признаки анафилактического шока
Сначала больной находится в сознании и отмечает появление головной боли, головокружения, затруднения дыхания, сыпи на коже. Симптоматика стремительно нарастает и сознание больного нарушается.
Анафилактический шок развивается практически мгновенно, в течение нескольких минут или даже секунд после контакта с аллергеном.
Обычно анафилактический шок начинается с появления , появления , иногда возникает . У больного появляется дискомфорт в горле, першение, кашель, ему становится трудно дышать, особенно если есть отек языка. Также пострадавший жалуется на ощущение жара во всем теле, головную боль, головокружение и шум в ушах. Сначала человек находится в сознании, но по мере падения артериального давления происходит его угнетение, больной может быть вялым или, наоборот, возбужденным.
При отсутствии медицинской помощи быстро нарастают нарушения дыхания, оно становится частым, поверхностным, шумным, кроме того, быстро может произойти полная потеря сознания, нарушается сердечная деятельность.
Лечение анафилактического шока
Анафилактический шок – это одно из состояний, угрожающих жизни больного, чем раньше будет оказана медицинская помощь, тем больше вероятность благоприятного исхода. Поэтому при появлении первых симптомов такой аллергической реакции необходимо немедленно вызвать бригаду скорой медицинской помощи и начать оказывать пострадавшему первую помощь.
В первую очередь, если это возможно, следует прекратить контакт с аллергеном. Если анафилактический шок начал развиваться в ответ на введение какого-либо лекарственного препарата, то инъекцию нужно немедленно прекратить, на конечность наложить жгут выше места укола, чтобы замедлить поступление препарата в кровоток.
Больного нужно уложить на ровную поверхность, повернуть голову на бок, при необходимости зафиксировать язык, чтобы предотвратить его западание и, как следствие, асфиксию. Также необходимо удалить из ротовой полости съемные зубные протезы.
При остановке дыхания необходимо немедленно начинать сердечно-легочную реанимацию (искусственное дыхание и непрямой массаж сердца), которую необходимо продолжать до приезда бригады скорой помощи – только врач сможет оказать квалифицированную помощь.
Больному требуется внутримышечное или внутривенное введение препаратов. В первую очередь ему вводятся растворы адреналина, норадреналина или мезатона. Также для лечения анафилактического шока еще на догоспитальном этапе применяются антигистаминные препараты (Димедрол, Тавегил, Супрастин и др.), кортикостероиды, бронхолитики, противосудорожные препараты и др.
Конечно же, у каждого из нас нет в аптечке адреналина и других препаратов, необходимых больному в данной ситуации, даже при их наличии нужно обладать определенными навыками (умение выполнять инъекции) и знаниями. Поэтому, оказавшись рядом с человеком, у которого внезапно появились признаки анафилактического шока, главное – не растеряться и сделать все что возможно для спасения его жизни. Вызывая бригаду скорой помощи, очень важно сообщить диспетчеру, что у пострадавшего есть признаки анафилактического шока, т. к. в данной ситуации счет идет на минуты.
Профилактика анафилактического шока
 Если аллерген, на который организм человека отреагировал развитием анафилактического шока, известен, следует максимально ограничить контакты с ним.
Если аллерген, на который организм человека отреагировал развитием анафилактического шока, известен, следует максимально ограничить контакты с ним.
Людям, страдающим аллергией и бронхиальной астмой, следует избегать контакта с потенциальными аллергенами. Если человек уже пережил один раз анафилактический шок и знает, что послужило его причиной, то необходимо избегать повторного попадания аллергического агента в организм, предупреждать врача и весь медицинский персонал о наличии аллергии на лекарственные средства. Причем это необходимо делать даже в тех случаях, когда речь идет о назначении других препаратов.
Анафилаксия - тяжелейшая реакция организма на аллерген, которая возникает неожиданно и развивается практически молниеносно. От действий, которые предпримут окружающие, в 99,9 % случаев зависит жизнь пострадавшего.
Первые признаки анафилактического шока
По сравнению с обычной негативной реакцией организма на аллерген анафилаксия характеризуется увеличенной в десятки раз скоростью патологических изменений в теле пострадавшего, а также их выраженностью. Воздействию подвергаются практически все жизненно важные системы:
- дыхательная
- кровеносная
- сердце
- кожные покровы
- мозг
- слизистые.
Особенно опасен анафилактический шок для детей, у которых еще не развиты в достаточной степени все системы организма, а также из-за узости дыхательного просвета.
В таблице, представленной ниже, рассматриваются особенности симптоматики при анафилаксии в зависимости от воздействия аллергена.
| Симптомы анафилактического шока | ||
| Классификация | Форма | Симптоматика |
| Локализация | Типичная | Кожные отеки, трудности с дыханием, нарушение работы кровеносной системы. |
| Асфиктическая | Спазм дыхательных путей, отек гортани и других органов дыхания, асфиксия. | |
| Церебральная | Поражение ЦНС, вплоть до отека мозга (нарушения в поведении, возбудимость, утомляемость). | |
| Абдоминальная | Со стороны органов ЖКТ имеются все признаки отравления (боли, рвота, нарушение стула, тошнота, метеоризм, изжога, отрыжка, слабость, раздражительность). | |
| Гемодинамическая | Нарушение работы сердечно-сосудистой системы (боль в груди разного характера и тяжести, перебои в работе сердца, одышка, отеки, изменение цвета кожи, головные боли и головокружение). | |
| Тяжесть | 1 тип | Давление ниже нормы (систолического 110/120 и диастолического70/90) на 30-40 единиц. Пострадавший в сознании, но находится в состоянии паники, присутствует страх смерти. Медикаментозное противошоковое лечение успешно с первой попытки. |
| 2 тип | Давление ниже нормы (систолического 110/120 и диастолического70/90) на 40-60 единиц. Есть вероятность потери сознания, которое спутано. Оцепенение. Реакция на противошоковую терапию хорошая. | |
| 3 тип | Давление ниже нормы и его не определить измерителем (систолического 110/120 и диастолического70/90) на 60-80 единиц. Пострадавший на грани потери сознания. Очень слабая реакция на противошоковую терапию. | |
| 4 тип | Нельзя определить давление. Пострадавший без сознания. Реакции на медикаментозную противошоковую терапию нет. | |
| Скорость | Злокачественно-острая | Внезапное и существенное падение давления, спазм бронхов, нарушение дыхания, сознание спутанное, отек легких, кожные высыпания, возможна кома и смерть. |
| Доброкачественно-острая | Проявления со стороны различных систем организма достигают своего пика (нарушение дыхания, кожные проявления, расстройство ЖКТ, нарушения работы ЦНС) и постепенно стихают в ответ на своевременное противошоковое лечение. | |
| Абортивная | Очень слабые проявления, в основном со стороны органов дыхания. Симптомы проходят часто без использования медикаментов. | |
| Затяжная | Проявляются все симптомы анафилактического шока типичной формы, но реакция на лечение слабая. Возникает рецидив с резким падением давления и другими признаками анафилаксии. | |
| Молниеносная | Симптомы появляются в течение нескольких секунд (до полуминуты) и состояние ухудшается слишком быстро для успеха терапии. Шанс выжить есть только при практически одновременном с аллергеном введении адреналина и других медикаментов. | |
Анафилактический шок: неотложная помощь
Анафилактический шок - аллергическая реакция, при которой оказание помощи в первые минуты проявления негативных симптомов может помочь больному выжить.
Делится на доврачебную и медицинскую (таблица с основным алгоритмом действий представлена ниже).
| Вид «неотложки» | Алгоритм действий |
| Доврачебная помощь | 1. Обеспечение нормального кровотока (особенно к сердцу). Для этого пострадавшего кладут на ровную поверхность, а ноги поднимают выше уровня тела, использую валик из одежды или другие предметы. 2. Обеспечение притока кислорода и остановка действия аллергена. Для этого открывают все окна в помещении, где находится больной, расстегивают на нем одежду. 3. Вызов «скорой». 4. Проверка рта пострадавшего на наличие смещенных зубных протезов, мешающих дыханию. Если у него наблюдается западения языка, то нужно поместить между зубов твердый предмет, а голову повернуть влево или вправо. 5. Если аллерген попал в кровь больного через укол или укус насекомого, то место выше области воздействия нужно перетянуть жгутом. К области манипуляций приложить лед. 6. Рассказать врачам «скорой» обо всех предпринятых действиях и наблюдаемых симптомах. |
| Медицинская помощь | 1. Введение раствора адреналина различным способом, в зависимости от тяжести состояния больного. Обкалывание места укола или укуса раствором адреналина (0,1% на 4-6 точек по кругу). 2. Введение внутривенно или струйно одного из следующих препаратов: преднизолона, гидрокортизона или дексаметазона. 3. Введение в организм больного большого объема хлорида натрия (в зависимости от веса пациента). 4. Ингаляция кислорода больному через специальную маску. При необходимости производится трахеотомия. 5. Введение антигистаминных препаратов (с осторожностью). 6. Наблюдение за пациентом в стационаре в течение недели во избежание рецидива. |
Фото анафилактического шока
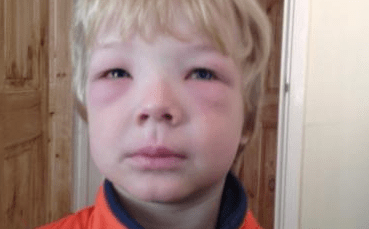
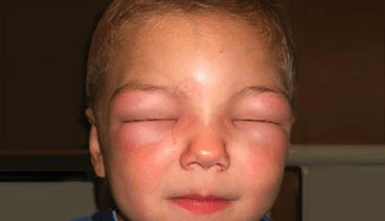
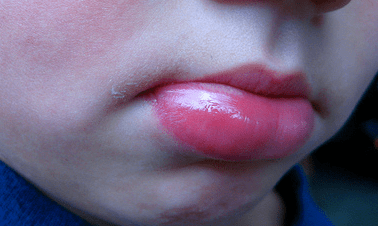

Какие последствия анафилактического шока?
Кроме возможного рецидива в течение 2-3 дней, анафилактический шок влечет за собой следующие недуги:
- заболевание почек (гломерулонефрит)
- бронхиальную астму (хроническая форма)
- нарушения в работе ЦНС
- токсическую патологию нервов (полинейропатия)
- воспаление сердечной мышцы (миокардит)
- кровотечения в органах ЖКТ
- спазмы бронхов
- отек легких
- отек мозга
- кровоизлияние в мозг
- кому.
Помочь пострадавшему от анафилаксии можно только в случае немедленной медицинской помощи. Здоровым людям, имеющим родственников с аллергией любого типа, нужно быть готовыми к этой тяжелейшей реакции и соблюдать профилактические меры (внимательность к продуктам питания и лекарствам, осторожность во время сезонного цветения некоторых растений и др.).







Добавить комментарий